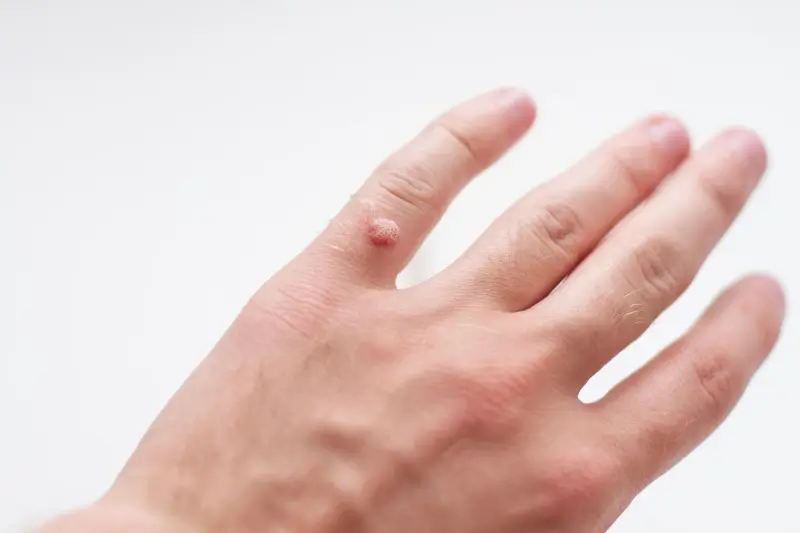
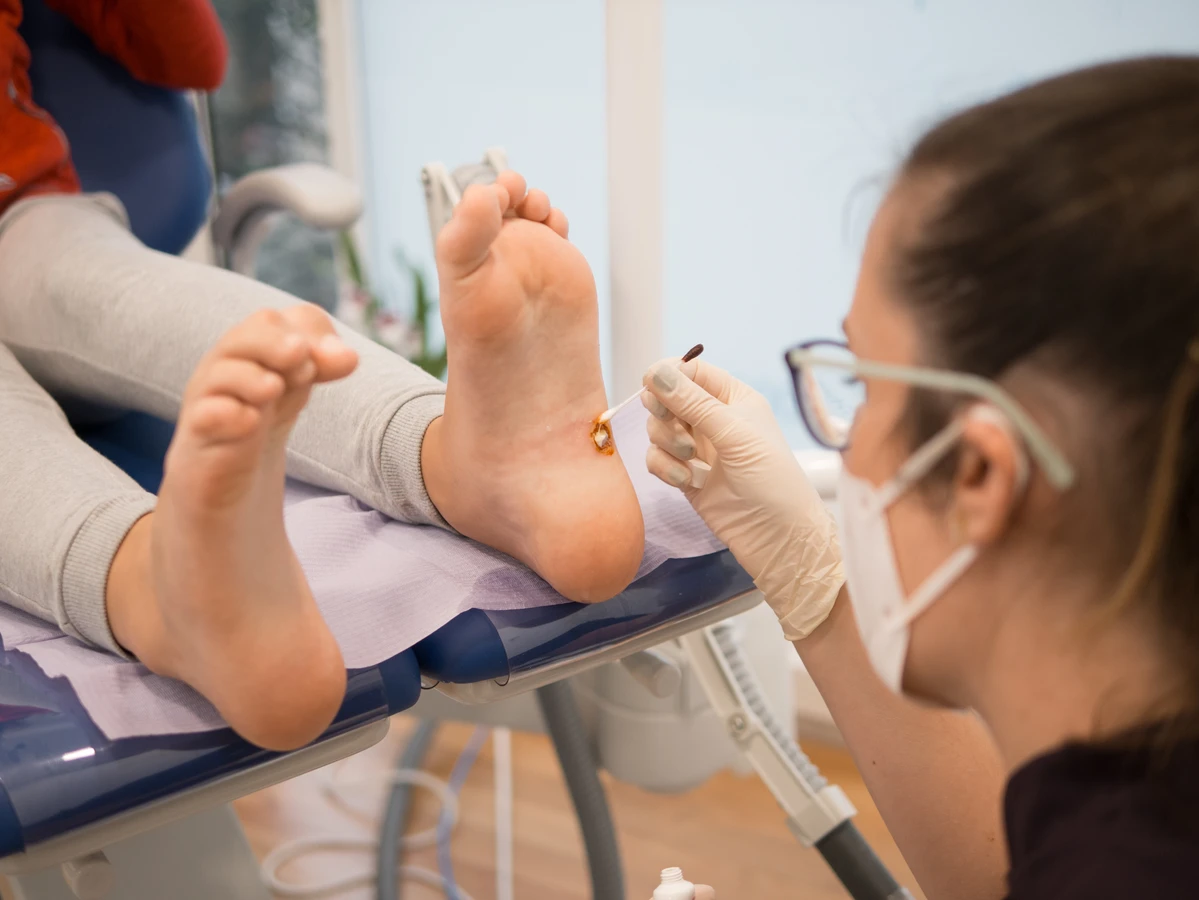
Kurzajki na dłoniach, znane również jako brodawki wirusowe, są wynikiem zakażenia wirusem brodawczaka ludzkiego (HPV).…
Kurzajki, znane również jako brodawki pospolite, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach i stopach. Ich pojawienie się bywa uciążliwe i nieestetyczne, a dla wielu osób stanowi również źródło dyskomfortu. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym sprawcą tych niechcianych zmian jest wirus z grupy ludzkich wirusów brodawczaka, znany jako HPV (Human Papillomavirus).
Wirus HPV jest niezwykle powszechny i istnieje wiele jego typów, z których tylko niektóre są odpowiedzialne za powstawanie kurzajek. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt z osobą zarażoną lub poprzez kontakt z przedmiotami, na których znajdują się wirusy. Skóra uszkodzona, nawet niewielkimi otarciami czy skaleczeniami, staje się bardziej podatna na wnikanie wirusa. Wirus atakuje komórki naskórka, prowadząc do ich nadmiernego rozrostu i charakterystycznego, nierównego wyglądu kurzajki. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba może być nosicielem wirusa i zarażać innych, nie zdając sobie z tego sprawy.
Czynniki sprzyjające rozwojowi kurzajek obejmują obniżoną odporność organizmu, która może być spowodowana stresem, chorobami przewlekłymi, niedoborami witamin lub przyjmowaniem leków immunosupresyjnych. Szczególnie narażone są dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty. W miejscach publicznych o dużej wilgotności, takich jak baseny, sauny czy szatnie, ryzyko zakażenia wirusem HPV wzrasta, ponieważ wirus lubi wilgotne i ciepłe środowisko. Dlatego tak ważne jest przestrzeganie zasad higieny w takich miejscach i unikanie chodzenia boso po wspólnych podłogach.
W jaki sposób wirus HPV przyczynia się do powstawania kurzajek?
Wirus HPV, będący główną przyczyną powstawania kurzajek, jest drobnoustrojem należącym do rodziny Papillomaviridae. Wirus ten posiada specyficzną zdolność do infekowania komórek nabłonkowych skóry i błon śluzowych. Po wniknięciu do organizmu, zazwyczaj przez mikrouszkodzenia naskórka, wirus lokalizuje się w warstwie podstawnej naskórka. Tam rozpoczyna proces replikacji, wykorzystując mechanizmy komórkowe gospodarza do namnażania swojego materiału genetycznego.
Kluczowym elementem w patogenezie kurzajek jest zdolność wirusa HPV do stymulowania niekontrolowanego podziału komórek naskórka. Wirus wpływa na cykl komórkowy, blokując naturalne mechanizmy apoptozy, czyli programowanej śmierci komórek, które mogłyby usunąć zainfekowane komórki. W efekcie komórki skóry zaczynają się nadmiernie mnożyć, tworząc charakterystyczne, wypukłe zmiany, które obserwujemy jako kurzajki. Zmienione komórki mają również zmienioną strukturę i funkcję, co jest widoczne pod mikroskopem.
Różne typy wirusa HPV wykazują tropizm do określonych obszarów ciała i wywołują różne rodzaje brodawek. Na przykład, typy HPV 1 i 2 często odpowiedzialne są za brodawki zwykłe na dłoniach i stopach, podczas gdy inne typy mogą prowadzić do brodawek płaskich czy brodawek stóp (odciski). Czas, jaki upływa od momentu zakażenia do pojawienia się widocznej kurzajki, może być bardzo zróżnicowany, od kilku tygodni do nawet roku, co utrudnia identyfikację źródła infekcji. Ważne jest również to, że układ odpornościowy każdego człowieka reaguje inaczej na zakażenie HPV. U osób z silną odpornością wirus może zostać zwalczony samoistnie, bez rozwoju widocznych zmian skórnych.
Główne drogi przenoszenia się wirusa odpowiedzialnego za kurzajki
Wirus HPV, będący przyczyną powstawania kurzajek, jest wysoce zakaźny i może przenosić się na wiele sposobów. Najczęściej dochodzi do tego poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną. Wystarczy dotknięcie miejsca, gdzie znajduje się kurzajka, aby przenieść wirusa na własną skórę. Szczególnie łatwo dochodzi do zakażenia, gdy nasza skóra jest uszkodzona – na przykład przez drobne skaleczenia, zadrapania, pęknięcia czy otarcia. Uszkodzony naskórek stanowi bramę dla wirusa, ułatwiając mu wniknięcie do organizmu.
Kolejną ważną drogą przenoszenia jest kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie. Wirus HPV może przetrwać przez pewien czas poza organizmem człowieka, zwłaszcza w wilgotnym środowisku. Dlatego miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne ręczniki, klapki czy obuwie, stanowią potencjalne źródło infekcji. Dotknięcie zainfekowanej powierzchni, a następnie przetarcie oczu, nosa lub ust, może doprowadzić do przeniesienia wirusa na błony śluzowe, które również są podatne na zakażenie.
Samodzielne przenoszenie wirusa z jednej części ciała na drugą jest również częstym zjawiskiem. Osoba z kurzajką na dłoni, dotykając jej, a następnie innej części ciała, może spowodować pojawienie się nowych zmian. Jest to szczególnie częste u dzieci, które często bawią się, dotykając różnych powierzchni, a następnie drapiąc się po skórze. Warto również wspomnieć o możliwości zakażenia w gabinetach kosmetycznych lub podczas zabiegów medycznych, jeśli nie są przestrzegane odpowiednie procedury sterylizacji narzędzi. W niektórych przypadkach, choć rzadziej, możliwe jest zakażenie przez kontakt z krwią zainfekowanej osoby, na przykład przy wspólnym korzystaniu z żyletki.
Czynniki ryzyka sprzyjające rozwojowi i powstawaniu kurzajek
Istnieje szereg czynników, które mogą zwiększać prawdopodobieństwo zachorowania na kurzajki lub sprzyjać ich rozwojowi, nawet po kontakcie z wirusem HPV. Jednym z najważniejszych jest obniżona odporność organizmu. Kiedy układ immunologiczny jest osłabiony, gorzej radzi sobie z eliminacją wirusów, w tym HPV. Przyczyny obniżonej odporności mogą być różnorodne: przewlekły stres, niedobór snu, nieodpowiednia dieta bogata w przetworzoną żywność i uboga w witaminy i minerały, a także choroby przewlekłe, takie jak cukrzyca czy choroby autoimmunologiczne. Również przyjmowanie niektórych leków, na przykład kortykosteroidów czy leków immunosupresyjnych po przeszczepach, może zwiększać podatność na infekcje wirusowe.
Szczególną grupą ryzyka są dzieci i młodzież. Ich układ odpornościowy jest w fazie rozwoju i często nie jest jeszcze w stanie skutecznie zwalczać wszystkich typów wirusów. Dzieci, ze względu na swoje zachowania, takie jak bawienie się w piaskownicach, chodzenie boso w miejscach publicznych czy dzielenie się zabawkami, są bardziej narażone na kontakt z wirusem HPV. Dodatkowo, ich skóra jest delikatniejsza i łatwiej ulega mikrourazom, co ułatwia wirusowi wniknięcie.
Wilgotne i ciepłe środowisko stanowi idealne warunki do rozwoju i przetrwania wirusa HPV. Dlatego osoby, które często korzystają z publicznych basenów, saun, siłowni, czy pracują w zawodach wymagających długotrwałego kontaktu z wodą (np. pracownicy gastronomii, fryzjerzy), są bardziej narażone na zakażenie. Utrzymywanie stóp w wilgoci, na przykład przez noszenie nieprzewiewnego obuwia, może sprzyjać rozwojowi brodawek stóp, znanych jako kurzajki podeszwowe. Wszelkie uszkodzenia skóry, nawet niewielkie otarcia, skaleczenia, pęknięcia czy maceracja skóry (rozmiękanie i rozluźnianie jej struktury), stanowią potencjalną drogę wejścia dla wirusa.
Jak rozpoznać kurzajki i odróżnić je od innych zmian skórnych?
Rozpoznanie kurzajek zazwyczaj nie jest trudne, jednak czasami mogą one być mylone z innymi zmianami skórnymi, takimi jak odciski, modzele czy nawet niektóre zmiany nowotworowe. Kluczową cechą kurzajki pospolitej, najczęściej występującej na dłoniach i palcach, jest jej charakterystyczna, brodawkowata, nierówna powierzchnia. Często można zaobserwować na niej drobne, czarne punkciki, które są w rzeczywistości zatkanymi naczyniami krwionośnymi. Kurzajki mogą mieć różny kolor – od cielistego, przez jasnobrązowy, aż po szary. Mogą występować pojedynczo lub w grupach, tworząc tak zwane „mozaiki”.
Kurzajki na stopach, zwane brodawkami podeszwowymi, mają nieco inną specyfikę. Zazwyczaj są płaskie i wrośnięte w skórę podeszwową, co jest wynikiem nacisku ciężaru ciała podczas chodzenia. Mogą być bardzo bolesne, zwłaszcza podczas stania lub chodzenia, i często są mylone z odciskami. Jednak w przeciwieństwie do odcisków, które mają gładką powierzchnię i wyraźnie zaznaczone warstwy, kurzajki podeszwowe zachowują swoją brodawkowatą strukturę, choć może być ona mniej widoczna ze względu na wrastanie w skórę. Charakterystyczne czarne punkciki są również obecne w brodawkach podeszwowych.
Oprócz brodawek zwykłych i podeszwowych, istnieją również inne rodzaje brodawek, które mogą wywoływać wirusy HPV, takie jak brodawki płaskie (częściej występujące na twarzy i rękach, o gładkiej powierzchni) czy brodawki nitkowate (długie i cienkie, często pojawiające się na szyi i twarzy). Ważne jest, aby w przypadku wątpliwości, zwłaszcza gdy zmiana jest bolesna, szybko rośnie, zmienia kolor, krwawi lub powoduje dyskomfort, skonsultować się z lekarzem dermatologiem. Lekarz, dysponując odpowiednią wiedzą i narzędziami diagnostycznymi, będzie w stanie prawidłowo zdiagnozować zmianę i zalecić odpowiednie leczenie. Samodzielne diagnozowanie i leczenie nieznanych zmian skórnych może być niebezpieczne.
W jaki sposób można zapobiegać powstawaniu kurzajek i ich rozprzestrzenianiu?
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na higienie i unikaniu kontaktu z wirusem HPV. Kluczowe jest dbanie o czystość skóry i unikanie jej uszkodzeń. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, pomaga usunąć potencjalne wirusy z powierzchni skóry. Należy unikać drapania i skubania kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub zakażenia innych osób.
W miejscach, gdzie ryzyko zakażenia jest wysokie, takich jak baseny, sauny, siłownie czy publiczne prysznice, zawsze należy nosić klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Warto również pamiętać o unikaniu wspólnego korzystania z ręczników, obuwia czy innych przedmiotów osobistego użytku. Dbanie o dobrą kondycję układu odpornościowego jest równie istotne. Zdrowa, zbilansowana dieta bogata w warzywa, owoce i produkty pełnoziarniste, odpowiednia ilość snu, unikanie przewlekłego stresu oraz regularna aktywność fizyczna wzmacniają naturalne mechanizmy obronne organizmu, czyniąc go bardziej odpornym na infekcje.
W przypadku stwierdzenia obecności kurzajek u siebie lub u dziecka, należy jak najszybciej podjąć odpowiednie kroki w celu ich usunięcia i zapobiegania dalszemu rozprzestrzenianiu. Istnieją różne metody leczenia, od domowych sposobów po profesjonalne zabiegi medyczne. Należy unikać pożyczania rzeczy osobistych, takich jak narzędzia do manicure czy pedicure, które mogły mieć kontakt z kurzajkami. Warto również pamiętać o szczepieniach przeciwko niektórym typom wirusa HPV, które mogą chronić przed niektórymi rodzajami brodawek, choć nie są one dostępne przeciwko wszystkim typom wirusa odpowiedzialnym za kurzajki pospolite.
Profesjonalne metody leczenia kurzajek i ich skuteczność
Gdy domowe sposoby okazują się nieskuteczne, a kurzajki stanowią uciążliwy problem, warto rozważyć profesjonalne metody leczenia dostępne w gabinetach dermatologicznych. Jedną z najczęściej stosowanych metod jest krioterapia, polegająca na zamrażaniu kurzajki ciekłym azotem. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a po kilku dniach skóra wraz ze zmianą odpada, tworząc nową, zdrową tkankę. Zabieg może wymagać kilku powtórzeń, a jego skuteczność jest wysoka, choć czasami może pozostawić niewielki ślad.
Inną skuteczną metodą jest elektrokoagulacja, czyli wypalanie kurzajki za pomocą prądu elektrycznego. Metoda ta jest precyzyjna i pozwala na usunięcie nawet głębiej położonych zmian. Po zabiegu powstaje strupek, który następnie odpada. Elektrokoagulacja jest zazwyczaj bezbolesna, ponieważ przed zabiegiem stosuje się znieczulenie miejscowe.
Laseroterapia to nowoczesna metoda, która wykorzystuje wiązkę lasera do precyzyjnego niszczenia tkanek kurzajki. Jest to metoda skuteczna i zazwyczaj pozostawia minimalne blizny. Laseroterapia jest często wybierana w przypadkach, gdy kurzajki są duże, liczne lub zlokalizowane w trudnodostępnych miejscach. W niektórych przypadkach lekarz może zastosować preparaty chemiczne o silnym działaniu, zawierające kwas salicylowy lub inne substancje keratolityczne, które zmiękczają i usuwają zrogowaciałą tkankę kurzajki. Należy jednak pamiętać, że preparaty te mogą podrażniać zdrową skórę wokół zmiany, dlatego ich stosowanie wymaga ostrożności i precyzji.
W trudnych przypadkach, gdy inne metody zawiodą, lekarz może rozważyć chirurgiczne wycięcie kurzajki. Jest to zabieg inwazyjny, który wykonuje się w znieczuleniu miejscowym. Po usunięciu kurzajki zakłada się szwy, a gojenie może trwać kilka tygodni. Ważne jest, aby po każdym zabiegu przestrzegać zaleceń lekarza dotyczących pielęgnacji rany, aby zapobiec nawrotom infekcji i zapewnić prawidłowe gojenie. Niezależnie od wybranej metody, kluczowe jest skonsultowanie się z lekarzem, który dobierze najodpowiedniejsze rozwiązanie dla danego przypadku.