Kurzajki, powszechnie znane jako brodawki, to łagodne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony, a jego obecność w środowisku naturalnym jest powszechna. Zakażenie HPV prowadzi do nadmiernego namnażania się komórek naskórka, co skutkuje powstaniem charakterystycznych, często nieestetycznych narośli. Większość z nas w pewnym momencie życia miała styczność z tym wirusem, nawet jeśli nie zaowocowało to widocznymi zmianami skórnymi. Siła odporności organizmu odgrywa kluczową rolę w tym, czy infekcja wirusowa przejdzie bezobjawowo, czy też manifestuje się w postaci kurzajek.
Wirus HPV przenosi się drogą kontaktową, zarówno bezpośredniego kontaktu skóra do skóry, jak i poprzez pośrednie dotykanie zakażonych powierzchni. Miejsca takie jak baseny, siłownie, szatnie, a nawet wspólne ręczniki stanowią potencjalne źródło infekcji. Drobne skaleczenia, otarcia czy maceracja skóry ułatwiają wirusowi wniknięcie w głąb naskórka. Dlatego też osoby z obniżoną odpornością, cierpiące na choroby przewlekłe lub przyjmujące leki immunosupresyjne, są bardziej podatne na zakażenie i rozwój kurzajek. Różne typy wirusa HPV powodują różne rodzaje brodawek, występujących w różnych lokalizacjach na ciele.
Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania i leczenia. Wiedza o tym, że za nieestetyczne zmiany odpowiada wirus, pozwala na właściwe podejście do problemu i unikanie błędnych przekonań czy nieskutecznych metod domowych. Kluczowe jest tutaj podkreślenie, że kurzajki nie są wynikiem złej higieny, choć zaniedbanie skóry może ułatwić infekcję. Ich pojawienie się jest przede wszystkim kwestią kontaktu z wirusem i indywidualnej reakcji organizmu.
Od czego konkretnie mogą się pojawić kurzajki na dłoniach i stopach
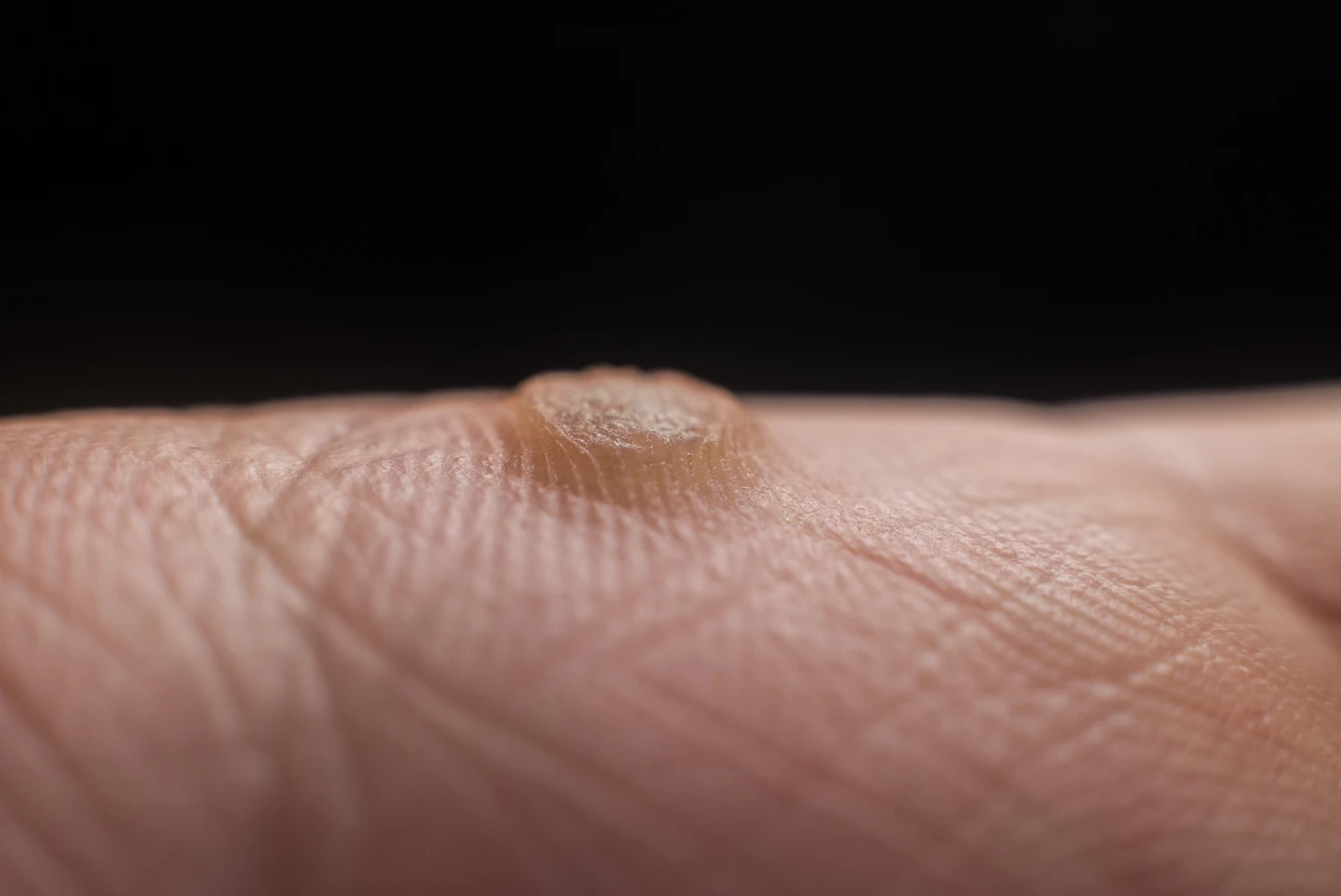
Kurzajki na dłoniach, często określane jako brodawki pospolite, to jedne z najczęściej spotykanych zmian skórnych wywołanych przez wirusa HPV. Dłonie, będące w ciągłym kontakcie z otoczeniem, są narażone na działanie wirusa na wielu płaszczyznach. Dotykanie klamek, poręczy, czy przedmiotów używanych przez inne osoby, które mogą być nosicielami wirusa, stanowi główne ryzyko infekcji. Powierzchnie te, zwłaszcza w wilgotnym środowisku, mogą stać się wektorem przenoszenia HPV. Dzieci, ze względu na swój naturalny brak rozwagi i częstszy kontakt z różnymi powierzchniami, są szczególnie podatne na rozwój kurzajek na dłoniach.
Szczególnie narażone są miejsca, gdzie skóra jest cieńsza lub uległa mikrourazom. Zadrapania, skaleczenia, ukąszenia owadów czy nawet suchość skóry mogą stworzyć idealne warunki dla wirusa do wniknięcia w naskórek. Gryzienie skórek wokół paznokci jest kolejnym czynnikiem sprzyjającym powstawaniu kurzajek na palcach i wokół paznokci. Mechaniczne uszkadzanie naskórka w ten sposób otwiera drogę wirusowi do kolonizacji komórek. Warto pamiętać, że wirus HPV może być obecny na skórze przez długi czas, nie powodując żadnych objawów, dopóki nie znajdzie sprzyjających warunków do namnażania się.
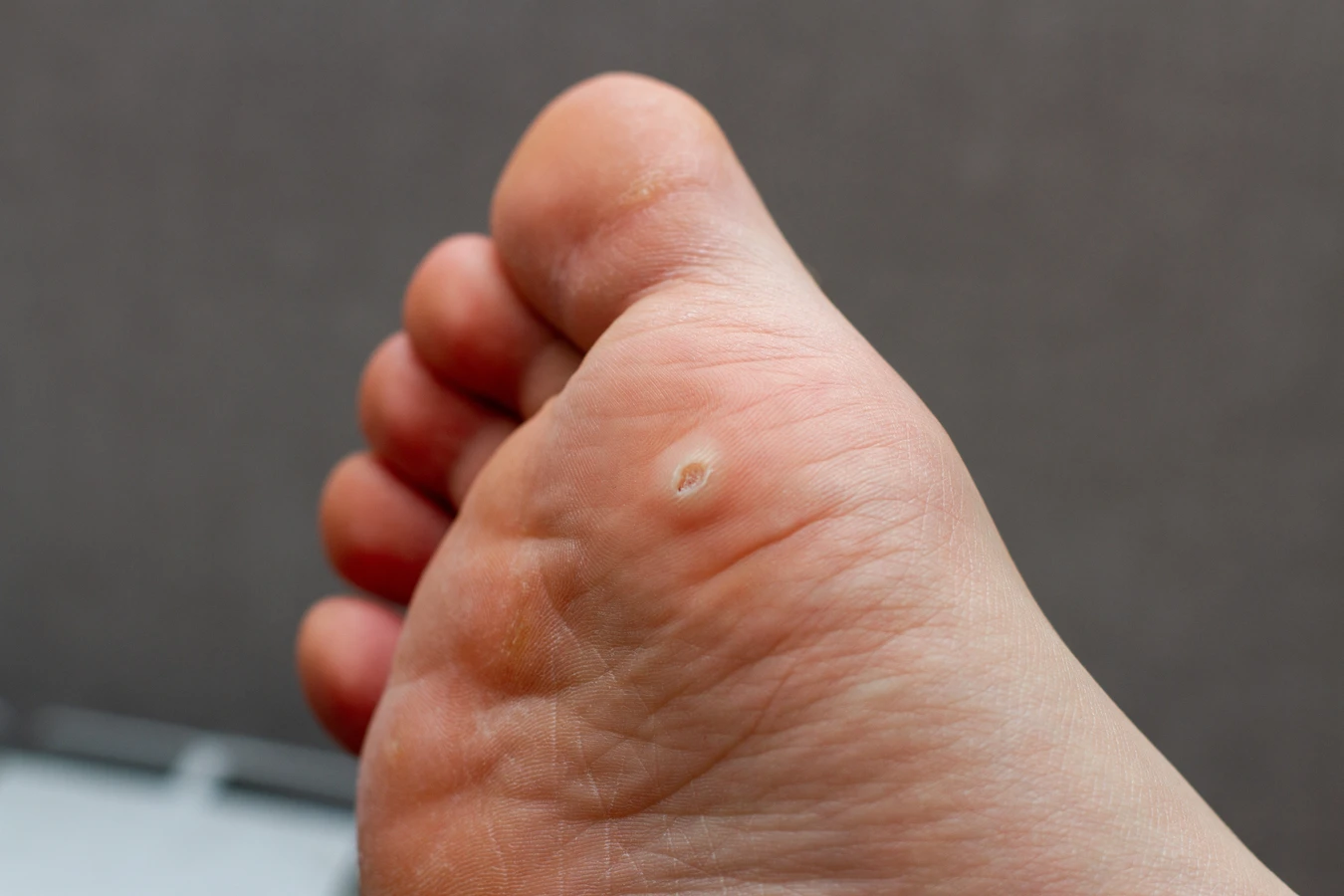
Z kolei kurzajki na stopach, zwane brodawkami podeszwowymi, mają nieco inny charakter, choć również wywołane są przez HPV. Często rozwijają się na obszarach stóp poddawanych dużemu naciskowi, takich jak pięty czy przodostopie. Wilgotne i ciepłe środowisko, jakie panuje w butach, a także w miejscach publicznych takich jak baseny, prysznice czy sale gimnastyczne, sprzyja ich powstawaniu i rozprzestrzenianiu. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji. Brodawki podeszwowe często rosną do wewnątrz, co może powodować ból podczas chodzenia, przypominając czasami obecność kamyka w bucie.
W jakich sytuacjach najczęściej pojawiają się kurzajki u dzieci
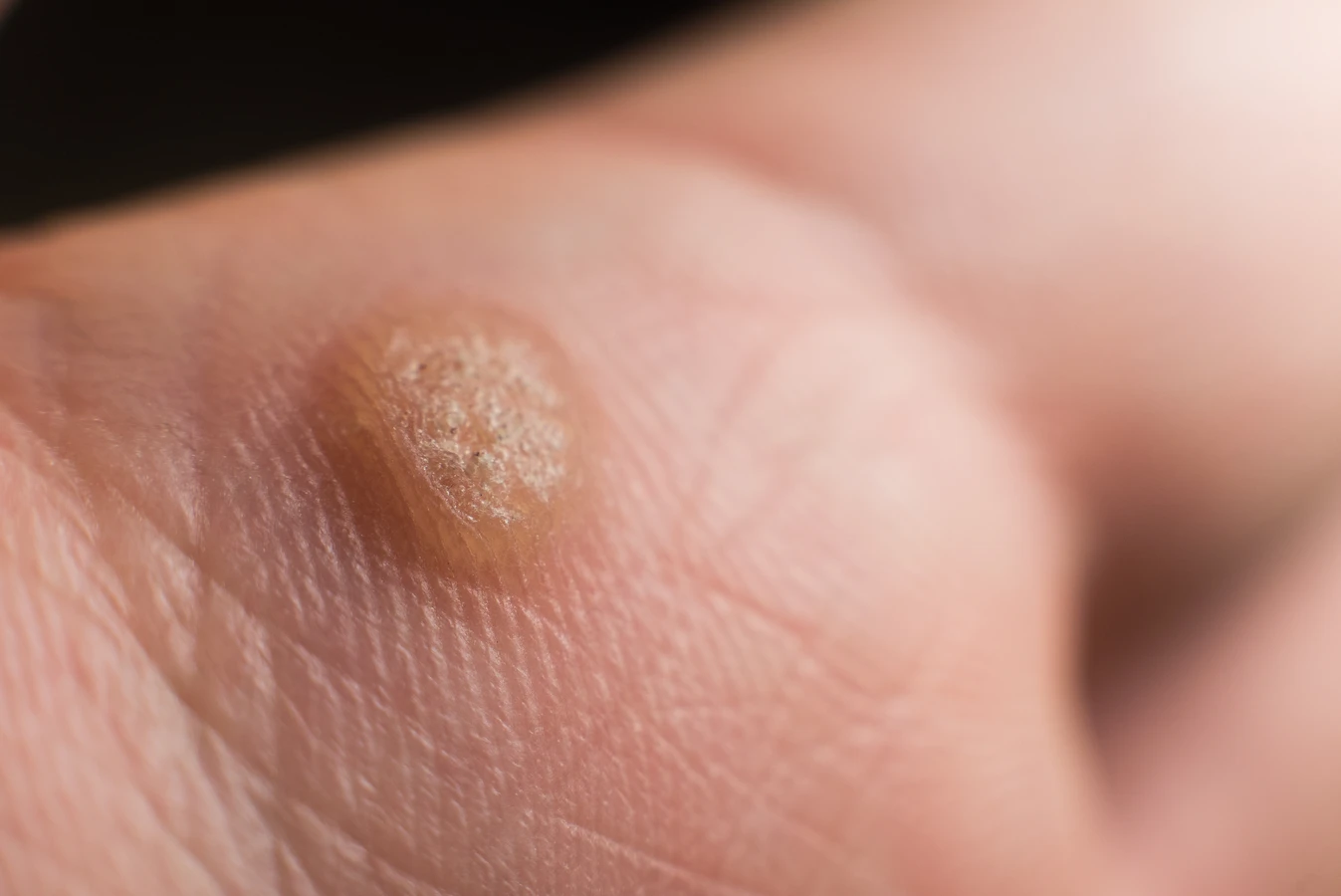
Częstym problemem u dzieci jest również obgryzanie paznokci i skórek wokół nich. Ta nawykowa czynność prowadzi do powstawania drobnych ran i uszkodzeń naskórka, które stanowią idealną bramę dla wirusa HPV. Wirus, który dostał się w ten sposób do organizmu, może łatwo namnożyć się w komórkach naskórka, prowadząc do powstania brodawek na palcach, wokół paznokci, a nawet na dłoniach. Co więcej, dzieci często nie zdają sobie sprawy z tego, że kurzajki są zaraźliwe, co sprzyja dalszemu rozprzestrzenianiu wirusa poprzez dotykanie zmian i przenoszenie ich na inne części ciała lub na inne osoby.
Innym czynnikiem sprzyjającym pojawianiu się kurzajek u dzieci jest obniżona odporność, która może być spowodowana różnymi czynnikami. Przewlekły stres, niedobory żywieniowe, brak odpowiedniej ilości snu czy okresowe osłabienie organizmu po przebytej chorobie mogą sprawić, że wirus HPV łatwiej pokona naturalne bariery obronne dziecka. Warto zadbać o zbilansowaną dietę bogatą w witaminy i minerały, zapewnić odpowiednią ilość snu oraz minimalizować stres u dziecka, aby wzmocnić jego układ odpornościowy. W przypadku zauważenia pierwszych zmian skórnych, kluczowe jest szybkie wdrożenie odpowiedniego leczenia, aby zapobiec dalszemu rozsiewaniu się wirusa.
Z jakimi czynnikami wiąże się powstawanie kurzajek na ciele
Powstawanie kurzajek na ciele jest ściśle związane z infekcją wirusową, spowodowaną przez jeden z wielu typów wirusa brodawczaka ludzkiego (HPV). Kluczowe dla rozwoju brodawek jest nie tylko samo zetknięcie z wirusem, ale także indywidualna odpowiedź immunologiczna organizmu. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też przechodzące okresy silnego stresu, są bardziej podatne na rozwój widocznych zmian skórnych. W takich przypadkach wirus ma ułatwioną drogę do namnażania się i wywoływania proliferacji komórek naskórka.
Uszkodzenia skóry stanowią kolejny istotny czynnik sprzyjający infekcji HPV. Drobne skaleczenia, zadrapania, otarcia, a nawet suchość skóry mogą stworzyć dogodne warunki dla wirusa do wniknięcia w naskórek. Skóra, która jest uszkodzona, staje się bardziej przepuszczalna dla patogenów. Dlatego też miejsca na ciele, które są narażone na częste urazy mechaniczne, takie jak łokcie, kolana, czy dłonie, mogą być częściej miejscem pojawiania się kurzajek. Nadmierna wilgotność skóry, na przykład w wyniku pocenia się, również może sprzyjać rozwojowi wirusa.
Warto również zwrócić uwagę na fakt, że kurzajki są wysoce zaraźliwe. Wirus HPV może przenosić się z jednej części ciała na inną poprzez dotyk, a także między ludźmi. Dotykanie istniejących brodawek, a następnie dotykanie innych obszarów skóry, może prowadzić do powstania nowych zmian. Podobnie, dzielenie się przedmiotami osobistymi, takimi jak ręczniki czy ubrania, może sprzyjać rozprzestrzenianiu się wirusa. W środowiskach, gdzie występuje duża wilgotność i ciepło, takich jak baseny, sauny czy siłownie, ryzyko zakażenia jest zwiększone, ponieważ wirus HPV może przetrwać na wilgotnych powierzchniach.
Na co zwrócić uwagę, gdy pojawią się kurzajki na twarzy i narządach płciowych
Kurzajki pojawiające się na twarzy, zwane brodawkami płaskimi, wymagają szczególnej uwagi ze względu na lokalizację, która jest widoczna i może wpływać na samoocenę. Zazwyczaj są one mniejsze, gładsze i mają barwę zbliżoną do koloru skóry. Najczęściej są wywoływane przez typy HPV, które preferują delikatniejszą skórę twarzy. Rozprzestrzenianie się tych brodawek może nastąpić poprzez dotyk, na przykład podczas golenia lub makijażu, co może przenosić wirusa na inne obszary twarzy. W niektórych przypadkach mogą pojawiać się w większych skupiskach.
Szczególnie delikatną i wrażliwą strefą są narządy płciowe, gdzie pojawienie się kurzajek, znanych jako kłykciny kończyste, stanowi poważny problem medyczny i wymaga konsultacji z lekarzem. Są one spowodowane przez określone typy wirusa HPV, które są przenoszone głównie drogą płciową. Kłykciny kończyste mogą mieć różny wygląd – od małych, płaskich grudek po większe, kalafiorowate narośle. Mogą być umiejscowione na zewnętrznych narządach płciowych, w okolicy odbytu, a także w obrębie błon śluzowych.
Obecność kurzajek w tych wrażliwych obszarach ciała, takich jak twarz czy okolice intymne, niesie ze sobą dodatkowe ryzyko. Na twarzy, oprócz kwestii estetycznych, istnieje możliwość przypadkowego uszkodzenia zmian podczas codziennych czynności, co może prowadzić do ich rozprzestrzeniania lub wtórnych infekcji bakteryjnych. W przypadku kłykcin kończystych, poza dyskomfortem i potencjalnym bólem, istnieje również ryzyko rozwoju zmian przednowotworowych i nowotworowych w przyszłości, zwłaszcza jeśli są wywołane przez typy HPV o wysokim potencjale onkogennym. Dlatego tak ważne jest, aby w przypadku pojawienia się tych zmian, niezwłocznie skonsultować się z lekarzem specjalistą, który dobierze odpowiednią metodę leczenia i pomoże zapobiec ewentualnym powikłaniom.
Z jakich powodów pojawiają się kurzajki na łokciach i kolanach
Łokcie i kolana to obszary ciała, które są naturalnie narażone na otarcia i urazy mechaniczne w codziennym życiu. Dzieci, które często raczkują, biegają i upadają, są szczególnie podatne na powstawanie kurzajek w tych miejscach. Nawet drobne zadrapania czy otarcia naskórka na łokciach i kolanach mogą stworzyć idealne warunki dla wirusa brodawczaka ludzkiego (HPV) do wniknięcia w skórę. Wirus, który znajdzie drogę do uszkodzonego naskórka, może łatwo się namnożyć, prowadząc do powstania charakterystycznych narośli.
Częsty kontakt tych obszarów z powierzchniami, które mogą być zanieczyszczone wirusem HPV, również odgrywa znaczącą rolę. Na przykład, podczas siedzenia na podłodze, opierania się o meble czy dotykania podłogi, wirus może zostać przeniesiony na skórę. W miejscach takich jak przedszkola, szkoły czy place zabaw, gdzie dzieci spędzają dużo czasu, ryzyko kontaktu z zakażonymi powierzchniami jest zwiększone. Co więcej, jeśli dziecko ma kurzajkę na innej części ciała, może nieświadomie przenosić wirusa na łokcie i kolana podczas drapania lub dotykania zmian.
Warto również zaznaczyć, że kurzajki na łokciach i kolanach, podobnie jak w innych lokalizacjach, są zaraźliwe. Oznacza to, że mogą przenosić się na inne osoby, zwłaszcza w bliskim kontakcie. W przypadku dzieci, które często bawią się razem, dzieląc się zabawkami czy zabrudzając ubrania, ryzyko przeniesienia wirusa jest podwyższone. Właściwa higiena, unikanie drapania zmian i wczesne leczenie są kluczowe, aby zapobiec rozprzestrzenianiu się kurzajek na te narażone obszary ciała.
W jaki sposób dochodzi do zakażenia wirusem powodującym kurzajki
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony w środowisku i istnieje wiele dróg jego przenoszenia. Najczęściej dochodzi do zakażenia poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną. Oznacza to, że dotknięcie kurzajki, a następnie dotknięcie własnej skóry lub skóry innej osoby, może spowodować przeniesienie wirusa. Wirus HPV może przetrwać na powierzchniach, takich jak ręczniki, prysznice, baseny czy siłownie, co oznacza, że można się nim zarazić również pośrednio, dotykając przedmiotów, które miały kontakt z osobą zakażoną.
Szczególnie sprzyjające warunki do zakażenia stwarza wilgotne i ciepłe środowisko. Dlatego też miejsca takie jak baseny, szatnie, sauny czy wspólne łazienki są potencjalnymi ogniskami wirusa HPV. W takich miejscach skóra jest często bardziej miękka i narażona na mikrouszkodzenia, co ułatwia wirusowi wniknięcie w naskórek. Chodzenie boso w miejscach publicznych, gdzie wiele osób korzysta z tych samych przestrzeni, znacząco zwiększa ryzyko kontaktu z wirusem. Dotyczy to zwłaszcza brodawek podeszwowych na stopach.
Czynniki osłabiające układ odpornościowy również odgrywają kluczową rolę w procesie zakażenia. Osoby z obniżoną odpornością, na przykład z powodu chorób autoimmunologicznych, HIV/AIDS, czy też przyjmujące leki immunosupresyjne po przeszczepach, są bardziej podatne na rozwój kurzajek. W takich przypadkach organizm ma trudności z efektywnym zwalczaniem wirusa, co sprzyja jego namnażaniu i powstawaniu widocznych zmian skórnych. Ponadto, stres, niedobory żywieniowe i brak odpowiedniej ilości snu mogą również negatywnie wpływać na funkcjonowanie układu odpornościowego, zwiększając podatność na infekcje.
Dla kogo zakażenie wirusem HPV jest szczególnie niebezpieczne
Chociaż kurzajki wywoływane przez większość typów wirusa HPV są łagodne i niegroźne dla zdrowia, istnieją pewne grupy osób, dla których zakażenie HPV może stanowić większe ryzyko. Przede wszystkim są to osoby z poważnie osłabionym układem odpornościowym. Dotyczy to pacjentów po przeszczepach narządów, którzy przyjmują leki immunosupresyjne, aby zapobiec odrzuceniu przeszczepu. Leki te, choć ratują życie, znacznie obniżają zdolność organizmu do walki z infekcjami, w tym z wirusem HPV. W takich przypadkach HPV może prowadzić do rozwoju licznych i trudnych do leczenia brodawek, a także zwiększa ryzyko rozwoju nowotworów związanych z HPV.
Osoby zakażone wirusem HIV również należą do grupy podwyższonego ryzyka. HIV uszkadza układ odpornościowy, czyniąc organizm bardziej podatnym na oportunistyczne infekcje, w tym na infekcje HPV. U tych pacjentów brodawki mogą być bardziej rozległe, uporczywe i trudniejsze w leczeniu. Istnieje również zwiększone ryzyko rozwoju zmian przednowotworowych i nowotworowych, zwłaszcza w okolicy narządów płciowych i odbytu, które są silnie związane z niektórymi typami HPV. Wczesne wykrywanie i leczenie zmian związanych z HPV jest kluczowe w tej grupie pacjentów.
Kolejną grupą, która powinna zachować szczególną ostrożność, są osoby z chorobami skóry, które prowadzą do uszkodzenia bariery naskórkowej. Schorzenia takie jak atopowe zapalenie skóry (egzema) czy łuszczyca mogą osłabiać naturalną ochronę skóry, ułatwiając wirusowi HPV wniknięcie i namnożenie się. W przypadku tych schorzeń, infekcja HPV może pogorszyć przebieg choroby podstawowej i prowadzić do powstawania trudnych do wyleczenia zmian. Zawsze warto skonsultować się z lekarzem w przypadku wątpliwości lub pojawienia się niepokojących objawów.
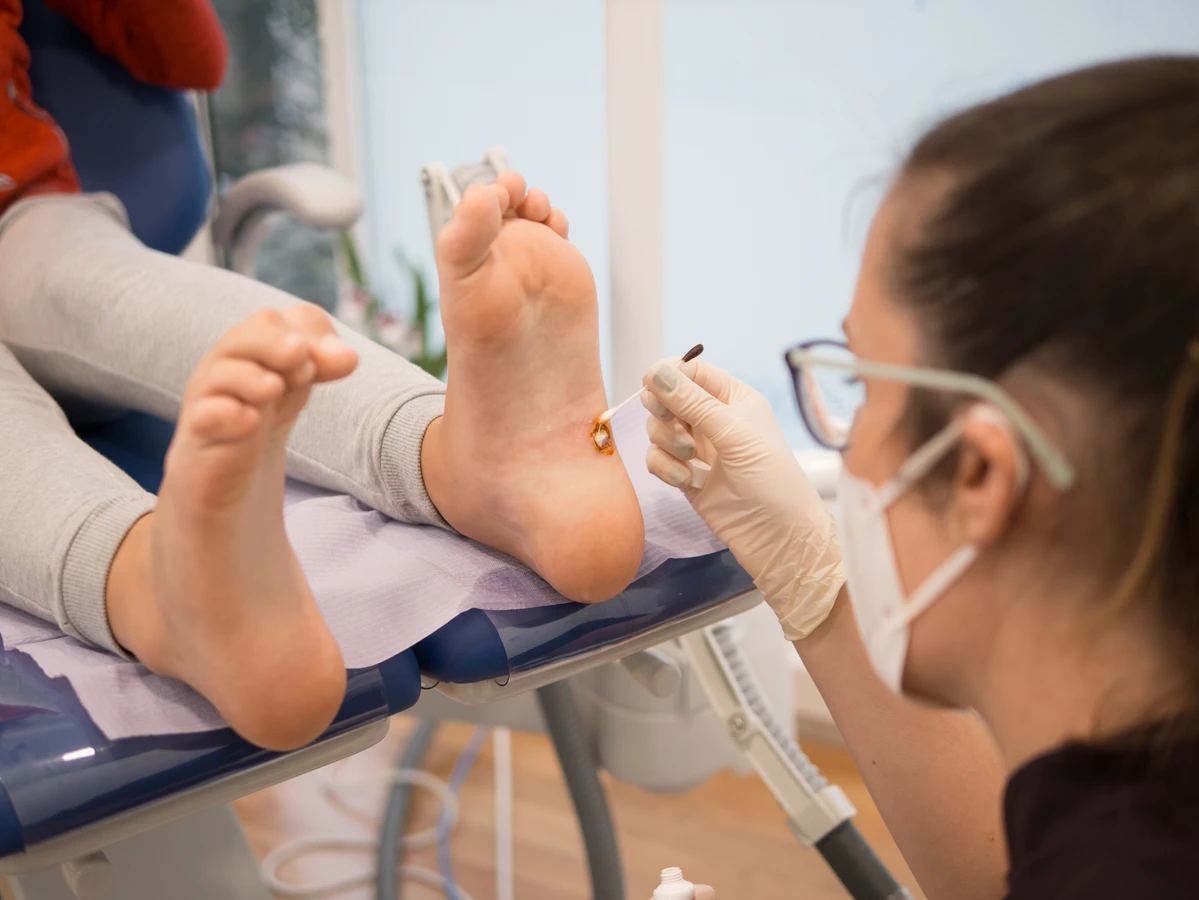
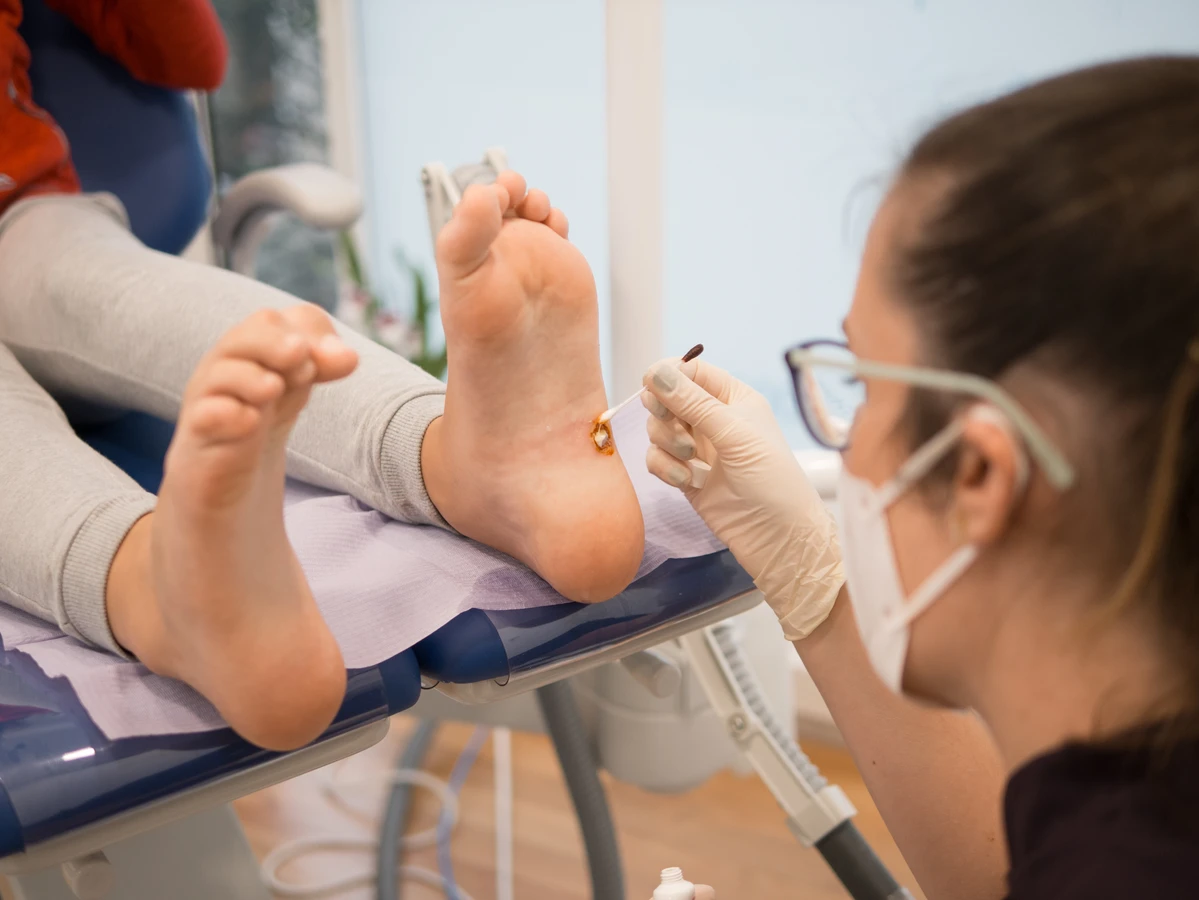
W jaki sposób skutecznie usunąć kurzajki z skóry pacjenta
Usunięcie kurzajek zależy od ich lokalizacji, wielkości, liczby oraz indywidualnych predyspozycji pacjenta. Istnieje kilka sprawdzonych metod leczenia, które powinny być stosowane pod nadzorem lekarza, zwłaszcza w przypadku brodawek zlokalizowanych w trudnych miejscach lub u osób z obniżoną odpornością. Jedną z najczęściej stosowanych metod jest kriochirurgia, czyli zamrażanie kurzajki ciekłym azotem. Niska temperatura powoduje zniszczenie komórek wirusowych i naskórka, co prowadzi do obumarcia i odpadnięcia zmiany. Zabieg ten może wymagać kilku powtórzeń.
Inną skuteczną metodą jest elektrokoagulacja, czyli wypalanie kurzajki za pomocą prądu elektrycznego. Metoda ta jest stosowana w przypadku brodawek, które nie zareagowały na inne formy leczenia. Elektrokoagulacja pozwala na precyzyjne usunięcie zmiany, minimalizując ryzyko uszkodzenia otaczającej zdrowej skóry. Po zabiegu tworzy się strupek, który następnie odpada. W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, zwłaszcza gdy jest ona duża lub głęboko osadzona w skórze. Zabieg ten wykonywany jest w znieczuleniu miejscowym.
Istnieją również metody farmakologiczne, które polegają na stosowaniu preparatów zawierających substancje keratolityczne, takie jak kwas salicylowy czy mocznik. Działają one poprzez zmiękczanie i złuszczanie zrogowaciałego naskórka, stopniowo usuwając kurzajkę. Preparaty te są dostępne bez recepty, ale ich stosowanie powinno być rozważne, zwłaszcza na wrażliwych obszarach skóry. W przypadku brodawek zlokalizowanych na twarzy lub narządach płciowych, zawsze konieczna jest konsultacja lekarska, ponieważ mogą wymagać one specjalistycznego leczenia, a niektóre typy wirusa HPV związane z tymi lokalizacjami mogą mieć potencjał onkogenny.