Korzeń kurzajki, znany również jako korzeń brodawki, jest częścią rośliny, która odgrywa kluczową rolę w…
Kurzajka, znana również jako brodawka wirusowa, to powszechna zmiana skórna wywoływana przez wirus brodawczaka ludzkiego (HPV). Choć potocznie mówimy o kurzajkach, termin ten odnosi się do widocznej na powierzchni skóry zmiany, a nie do jej korzenia w sensie botanicznym. Prawdziwym „korzeniem” kurzajki, czyli jej źródłem i miejscem namnażania się wirusa, jest głębsza warstwa skóry, do której wirus wnika. Zrozumienie tego mechanizmu jest kluczowe, aby skutecznie walczyć z tym uciążliwym problemem. Kurzajki mogą pojawiać się w różnych miejscach ciała, najczęściej na dłoniach, stopach, ale także na twarzy czy narządach płciowych, przyjmując rozmaite formy i wielkości.
Nazwa „kurzajka” wywodzi się prawdopodobnie od słowa „kurz”, sugerując, że zmiany te mogą pojawiać się w wyniku kontaktu z brudem lub kurzem. Chociaż wirus HPV przenosi się przez bezpośredni kontakt z zakażoną skórą lub powierzchniami, na których znajdują się wirusy (np. podłogi na basenach, siłowniach), teoria o związku z kurzem jest jedynie potocznym skojarzeniem. Wirus HPV jest bardzo rozpowszechniony i łatwo się przenosi, zwłaszcza w miejscach wilgotnych i ciepłych. Wnikając w naskórek poprzez drobne skaleczenia, otarcia czy pęknięcia skóry, wirus rozpoczyna swój cykl życiowy, prowadząc do niekontrolowanego wzrostu komórek i powstania charakterystycznej brodawki.
Ważne jest, aby odróżnić kurzajkę od innych zmian skórnych, takich jak znamiona barwnikowe, kurzajki łojotokowe czy narośla o innym podłożu. Choć niektóre z nich mogą przypominać kurzajkę, ich przyczyna i sposób leczenia są zupełnie inne. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaproponuje odpowiednią terapię. Pamiętajmy, że kurzajki, choć niegroźne dla zdrowia, mogą być bolesne, uciążliwe i stanowić problem estetyczny.
Głębokie korzenie kurzajki i sposoby ich usuwania
Kiedy mówimy o „korzeniu kurzajki”, mamy na myśli obszar w skórze właściwej, gdzie wirus HPV namnaża się i powoduje nieprawidłowy wzrost komórek naskórka. To właśnie ten głęboki „korzeń” sprawia, że kurzajka jest trudna do całkowitego usunięcia i często nawraca. Powierzchniowe metody leczenia, które nie docierają do miejsca infekcji wirusowej, mogą jedynie czasowo usunąć widoczną część brodawki, pozostawiając wirusa w skórze. Dlatego skuteczne leczenie wymaga działań sięgających głębiej, mających na celu zniszczenie zainfekowanych komórek i wyeliminowanie wirusa.
Metody leczenia kurzajek są różnorodne i zależą od lokalizacji, wielkości i liczby zmian. Część z nich skupia się na „wypaleniu” lub „zamrożeniu” tkanki brodawki, inne na osłabieniu jej struktury i pobudzeniu układu odpornościowego do walki z wirusem. Wybór metody powinien być zawsze indywidualnie dopasowany do pacjenta i konsultowany z lekarzem. Samodzielne próby usunięcia głęboko osadzonych kurzajek mogą prowadzić do komplikacji, takich jak infekcje wtórne, blizny czy trwałe uszkodzenia skóry.
Najpopularniejsze metody leczenia obejmują:
- Krioterapia polegająca na zamrażaniu brodawki ciekłym azotem. Niska temperatura niszczy zainfekowane komórki, prowadząc do ich obumarcia i odpadnięcia.
- Elektrokoagulacja to zabieg polegający na wypalaniu brodawki prądem elektrycznym o wysokiej częstotliwości. Jest to skuteczna metoda, ale może pozostawić blizny.
- Laseroterapia wykorzystuje wiązkę lasera do precyzyjnego usuwania tkanki brodawki. Metoda ta jest mniej inwazyjna i zazwyczaj skutkuje szybszym gojeniem.
- Preparaty chemiczne dostępne bez recepty zawierają substancje takie jak kwas salicylowy czy kwas mlekowy, które stopniowo złuszczają naskórek brodawki. Wymagają one jednak systematycznego stosowania i cierpliwości.
- Leczenie immunologiczne, w tym stosowanie preparatów stymulujących układ odpornościowy do walki z wirusem HPV lub iniekcje antygenów.
Wpływ lokalizacji na wygląd kurzajki i jej korzenia
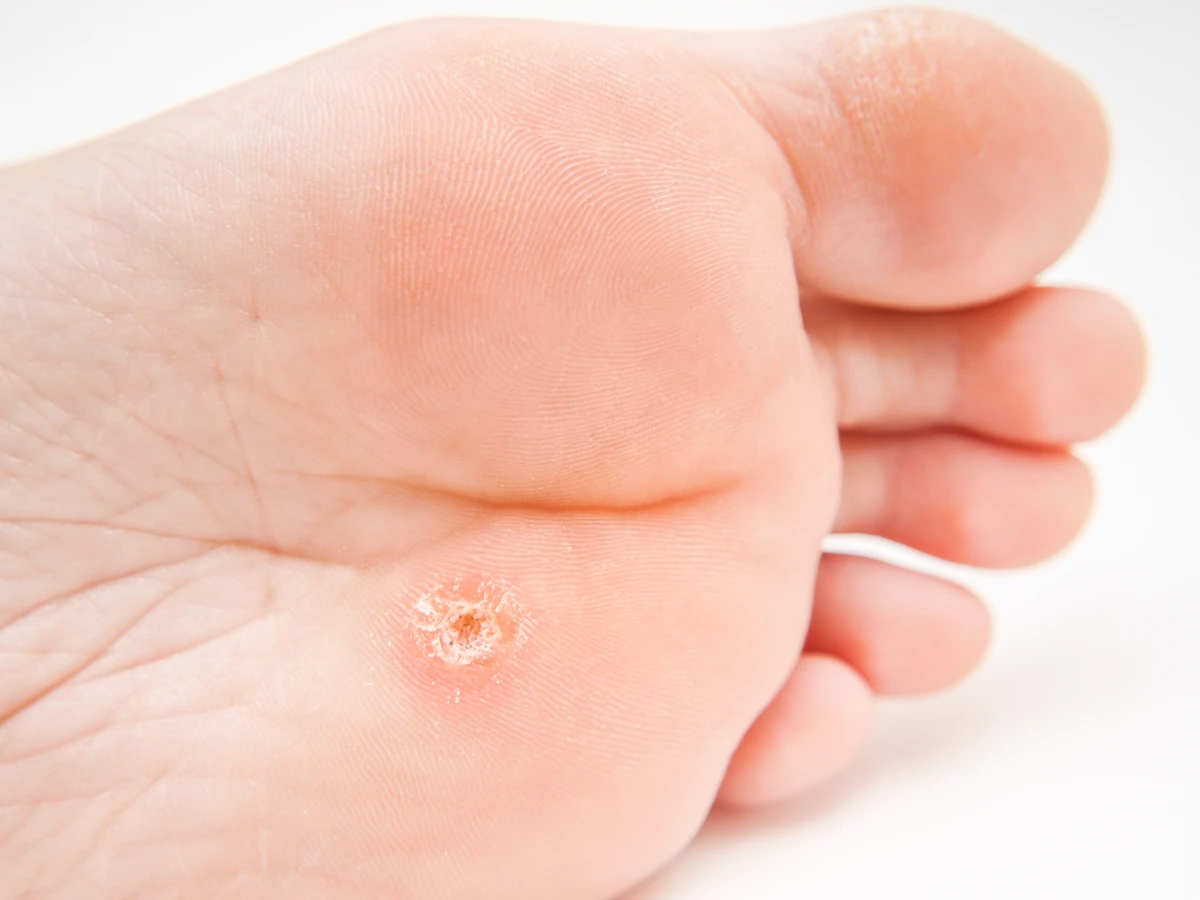
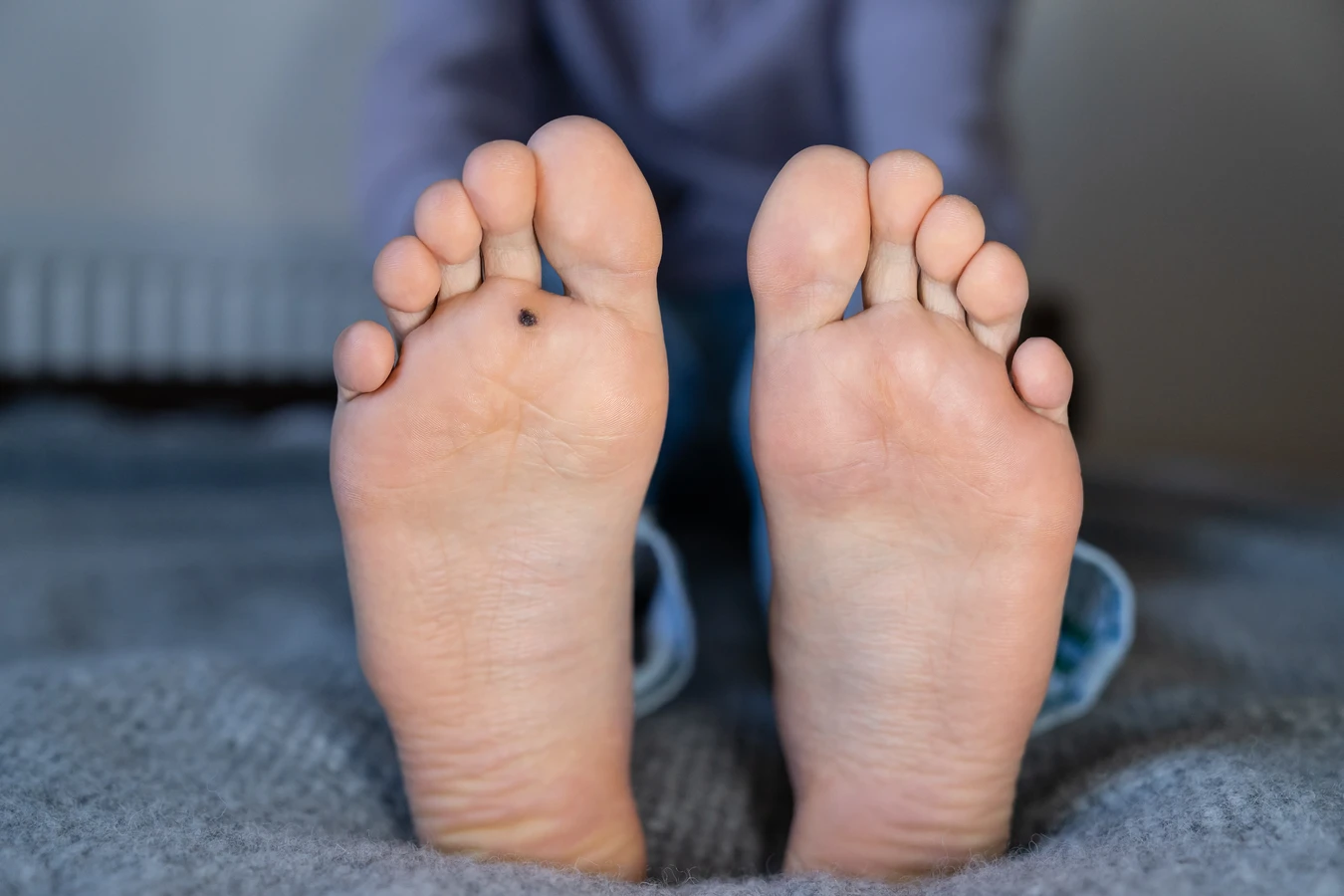
Lokalizacja kurzajki ma znaczący wpływ nie tylko na jej wygląd, ale także na trudność w leczeniu i potencjalne komplikacje. Kurzajki na stopach, znane jako brodawki podeszwowe, często rosną do wewnątrz pod wpływem nacisku podczas chodzenia. Mogą być bardzo bolesne i przypominać odciski, co utrudnia ich diagnozę. W takich przypadkach „korzeń” kurzajki może być głęboko osadzony w warstwie skóry, utrudniając dostęp i skuteczne leczenie. Często towarzyszy im hiperkeratoza, czyli nadmierne zrogowacenie skóry, które tworzy twardą barierę wokół brodawki.
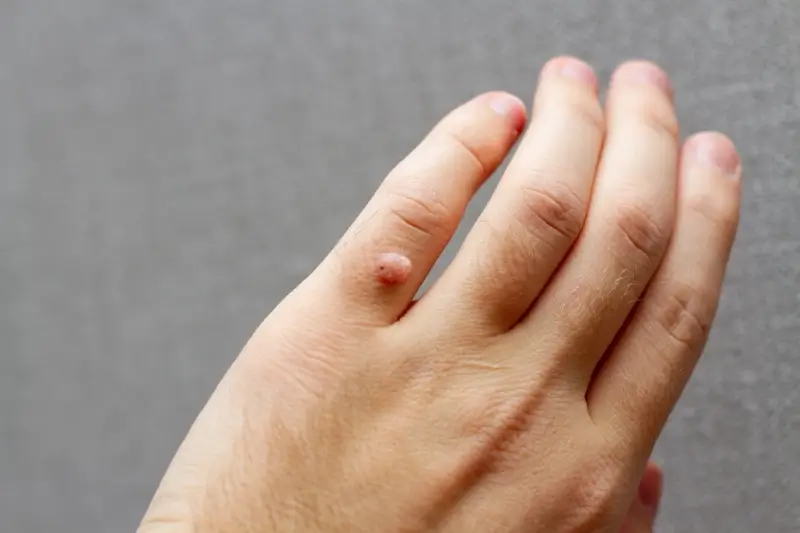
Kurzajki na dłoniach, zwłaszcza na palcach i płytkach paznokciowych, również mogą przyjmować różne formy. Mogą być pojedyncze, mnogie, a nawet tworzyć skupiska zwane brodawkami mozaikowymi. Te ostatnie są szczególnie trudne do leczenia, ponieważ wirus rozprzestrzenia się na większym obszarze. Lokalizacja w pobliżu wałów paznokciowych może prowadzić do bólu, stanu zapalnego i deformacji paznokcia, a usunięcie takiej kurzajki wymaga precyzji i cierpliwości, aby uniknąć uszkodzenia macierzy paznokcia.
Kurzajki na twarzy i szyi, choć rzadziej występujące, mogą stanowić poważny problem estetyczny. Często są bardziej płaskie i gładkie, ale mogą być również wypukłe i brodawkowate. Ze względu na wrażliwą skórę twarzy, metody leczenia muszą być dobierane bardzo ostrożnie, aby zminimalizować ryzyko powstawania blizn i przebarwień. W przypadku takich lokalizacji, często preferowane są metody mniej inwazyjne, takie jak laseroterapia lub delikatne preparaty chemiczne.
Warto również wspomnieć o kurzajkach na narządach płciowych, które są przenoszone drogą płciową i wymagają specjalistycznego podejścia. Są one wywoływane przez inne typy wirusa HPV niż te powodujące kurzajki na skórze i wymagają leczenia przez lekarza specjalistę, zazwyczaj dermatologa lub ginekologa. Zaniedbanie leczenia tych zmian może prowadzić do poważnych konsekwencji zdrowotnych.
Długoterminowe skutki zakażenia wirusem HPV i jego korzenie
Choć większość kurzajek jest łagodnymi zmianami skórnymi, nie można zapominać o szerszym kontekście zakażenia wirusem HPV. Wirus ten jest niezwykle powszechny i istnieje ponad 100 jego typów. Niektóre z nich, te odpowiedzialne za typowe kurzajki, są łagodne i zwykle ustępują samoistnie po pewnym czasie, dzięki reakcji układu odpornościowego. Jednakże, inne typy wirusa HPV, szczególnie te przenoszone drogą płciową, mogą prowadzić do poważniejszych problemów zdrowotnych, w tym do rozwoju nowotworów. Dlatego tak ważne jest, aby rozumieć, że „korzenie” tych zmian sięgają głębiej niż tylko powierzchni skóry.
Ryzyko rozwoju nowotworów związanych z HPV dotyczy przede wszystkim raka szyjki macicy, ale także raka odbytu, prącia, pochwy, sromu oraz nowotworów głowy i szyi. Te typy wirusa atakują komórki nabłonka, prowadząc do ich nieprawidłowych zmian, które w dłuższej perspektywie mogą przekształcić się w zmiany przednowotworowe, a następnie w raka. W tym kontekście, leczenie i profilaktyka zakażeń HPV nabierają szczególnego znaczenia, a szczepienia przeciwko HPV stanowią skuteczną metodę zapobiegania infekcjom najbardziej niebezpiecznymi typami wirusa.
Kluczowe dla zrozumienia długoterminowych skutków jest świadomość, że wirus HPV może pozostawać w organizmie w stanie uśpienia przez długi czas, zanim ujawni się w postaci widocznych zmian lub doprowadzi do poważniejszych konsekwencji zdrowotnych. Układ odpornościowy odgrywa kluczową rolę w zwalczaniu wirusa, ale jego skuteczność może być obniżona przez różne czynniki, takie jak stres, osłabienie organizmu, inne choroby czy przyjmowanie leków immunosupresyjnych. Dlatego też, nawet jeśli kurzajki ustąpią, nie oznacza to zawsze całkowitego wyeliminowania wirusa z organizmu. Regularne badania profilaktyczne, zwłaszcza cytologia u kobiet, są niezbędne do wczesnego wykrywania zmian przednowotworowych i raka szyjki macicy.
Kiedy szukać profesjonalnej pomocy medycznej dla kurzajki
Chociaż wiele kurzajek można próbować leczyć domowymi sposobami, istnieją pewne sytuacje, w których konieczna jest konsultacja z lekarzem. Zawsze należy zwrócić się o pomoc medyczną, gdy kurzajka pojawia się na twarzy, narządach płciowych lub w okolicach odbytu, ponieważ są to miejsca wymagające specjalistycznej wiedzy i ostrożności w leczeniu, a także mogą wskazywać na obecność wirusa HPV o większym potencjale onkogennym. Zmiany te mogą wymagać innych metod leczenia niż typowe kurzajki, a ich zaniedbanie może prowadzić do poważnych konsekwencji.
Kolejnym sygnałem ostrzegawczym jest ból, krwawienie lub szybkie zmiany w wyglądzie kurzajki. Jeśli zmiana zaczyna boleć przy dotyku, krwawi podczas zwykłego użytkowania lub jej kolor, kształt czy rozmiar ulegają znaczącym zmianom, może to świadczyć o rozwijającym się stanie zapalnym, wtórnej infekcji lub, w rzadkich przypadkach, o złośliwej transformacji. Lekarz będzie w stanie ocenić sytuację i wykluczyć poważniejsze przyczyny.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą częściej nawracać. Ponadto, u osób z obniżoną odpornością istnieje zwiększone ryzyko rozwoju poważniejszych problemów zdrowotnych związanych z wirusem HPV. W takich przypadkach, leczenie kurzajek powinno być prowadzone pod ścisłą kontrolą lekarza specjalisty.
Warto również skonsultować się z lekarzem, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub miesiącach stosowania. Czasami potrzebne są silniejsze preparaty na receptę lub zabiegi gabinetowe, takie jak krioterapia, elektrokoagulacja czy laseroterapia, które są bardziej skuteczne w usuwaniu „korzenia” kurzajki. Lekarz dermatolog będzie w stanie dobrać najbardziej odpowiednią metodę leczenia, biorąc pod uwagę indywidualne potrzeby pacjenta i charakterystykę zmiany skórnej.
Różnice w wyglądzie kurzajek w zależności od ich rodzaju
Kurzajki, choć wywoływane przez ten sam wirus HPV, potrafią przybierać bardzo różne formy, co często wynika z typu wirusa, lokalizacji na ciele oraz indywidualnych cech skóry pacjenta. Zrozumienie tych różnic pozwala na lepszą identyfikację problemu i wybór odpowiedniej strategii leczenia. Nie wszystkie zmiany skórne, które wyglądają jak kurzajka, nią faktycznie są, dlatego dokładna diagnoza jest kluczowa. Wirus HPV posiada wiele odmian, a każda z nich może manifestować się nieco inaczej.
Najczęściej spotykane są brodawki zwykłe, które zwykle pojawiają się na rękach i palcach. Charakteryzują się szorstką, nierówną powierzchnią, często przypominającą kalafiora lub brokuła. Mogą być jasne, cieliste, a czasem ciemniejsze w kolorze. Ich „korzeń” jest zazwyczaj dobrze osadzony w naskórku, co sprawia, że są stosunkowo trudne do usunięcia za jednym podejściem.
Brodawki podeszwowe, czyli te lokalizujące się na stopach, mają specyficzny wygląd. Ze względu na nacisk podczas chodzenia, często rosną do wewnątrz, w głąb skóry, tworząc twarde, bolesne zgrubienia. Mogą przypominać odciski lub modzele. Charakterystyczne dla nich są drobne, czarne punkciki widoczne w obrębie zmiany, będące wynikami zatrzymanych naczyń krwionośnych. Usunięcie brodawki podeszwowej często wymaga głębszego działania, aby dotrzeć do jej „korzenia”.
Brodawki płaskie są zazwyczaj mniejsze, gładsze i mają bardziej płaski kształt. Częściej występują na twarzy, szyi i grzbietach rąk. Mogą pojawiać się w większej liczbie i mieć liniowy układ, co jest wynikiem drapania i rozprzestrzeniania się wirusa. Ich powierzchnia jest gładka, a kolor może być cielisty lub lekko brązowawy. Ze względu na lokalizację i wygląd, mogą być mylone z innymi zmianami skórnymi.
Niekiedy występują również brodawki nitkowate, które mają wydłużony, cienki kształt, często przypominający nitkę lub włos. Najczęściej pojawiają się na twarzy, zwłaszcza w okolicy nosa i ust. Są one zazwyczaj łagodniejsze i łatwiejsze do usunięcia niż inne rodzaje kurzajek. Ich „korzeń” jest mniej głęboki, co ułatwia ich likwidację.