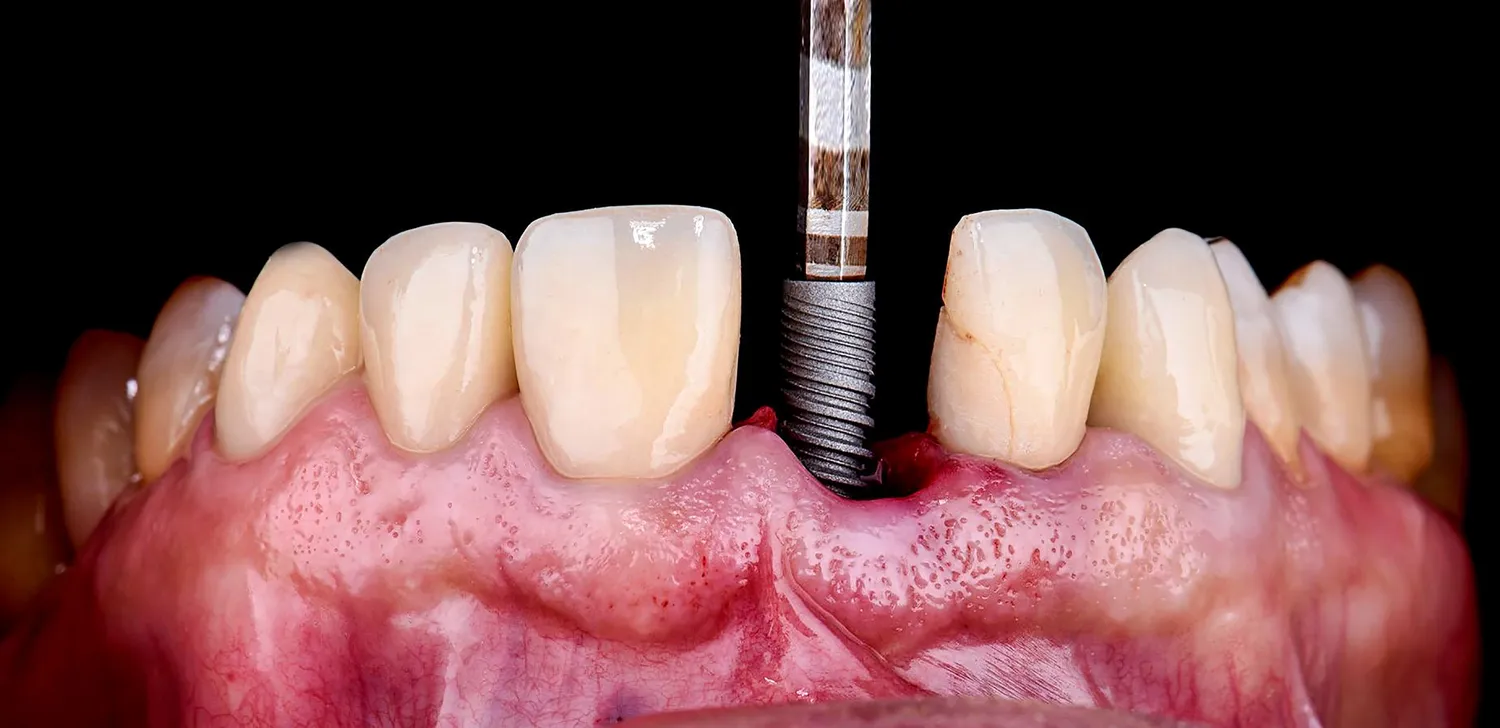
Implanty stomatologiczne to nowoczesne rozwiązanie, które pozwala na odbudowę brakujących zębów. Niemniej jednak, nie każdy…
Decyzja o wszczepieniu implantów stomatologicznych jest dla wielu osób kluczowym krokiem w kierunku odzyskania pełnej funkcjonalności uzębienia oraz estetycznego uśmiechu. Proces ten, choć zazwyczaj bezpieczny i skuteczny, nie jest jednak pozbawiony pewnych ograniczeń. Istnieją sytuacje medyczne i fizjologiczne, które mogą stanowić przeciwwskazanie do przeprowadzenia tego typu leczenia. Zrozumienie tych czynników jest fundamentalne dla zapewnienia bezpieczeństwa pacjenta i sukcesu terapii implantologicznej.
Każdy przypadek jest indywidualny, dlatego tak ważne jest dokładne badanie stanu zdrowia pacjenta przed podjęciem decyzji o leczeniu implantologicznym. Dentysta, przeprowadzając szczegółowy wywiad medyczny i analizując wyniki badań diagnostycznych, jest w stanie ocenić potencjalne ryzyko i dobrać najbezpieczniejszą ścieżkę postępowania. Ignorowanie istniejących przeciwwskazań może prowadzić do powikłań, wydłużenia procesu gojenia, a w skrajnych przypadkach do niepowodzenia zabiegu. Dlatego też, świadomość potencjalnych barier stanowi pierwszy krok do udanego leczenia.
W niniejszym artykule przyjrzymy się bliżej głównym przeciwwskazaniom do wszczepienia implantów stomatologicznych, zarówno tym bezwzględnym, jak i względnym. Omówimy, jakie schorzenia i nawyki mogą wpływać na proces osteointegracji, czyli zrastania się implantu z kością, oraz jakie kroki można podjąć, aby zminimalizować ryzyko powikłań. Celem jest dostarczenie wyczerpujących informacji, które pomogą potencjalnym pacjentom w podjęciu świadomej decyzji i przygotowaniu się do zabiegu.
Choroby przewlekłe jako istotne implanty stomatologiczne przeciwwskazania
Stan zdrowia pacjenta odgrywa kluczową rolę w kontekście kwalifikacji do zabiegu implantacji. Niektóre choroby przewlekłe mogą znacząco wpływać na proces gojenia się ran, zdolność tkanki kostnej do integracji z implantem, a także na ogólną odporność organizmu, co zwiększa ryzyko infekcji. Dlatego lekarze dentyści szczególną uwagę zwracają na pacjentów cierpiących na choroby takie jak cukrzyca, choroby sercowo-naczyniowe, osteoporoza czy choroby autoimmunologiczne.
Cukrzyca, zwłaszcza ta niekontrolowana, jest jednym z częściej wymienianych przeciwwskazań. Wysoki poziom glukozy we krwi negatywnie wpływa na mikrokrążenie, spowalnia proces gojenia i zwiększa podatność na infekcje. Niewyrównana cukrzyca może prowadzić do poważnych powikłań po zabiegu, w tym do utraty implantu. Dlatego pacjenci diabetycy, aby móc poddać się implantacji, muszą wykazać się stabilnym poziomem cukru we krwi, co często wymaga ścisłej współpracy z lekarzem prowadzącym.
Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyte zawały, również wymagają ostrożności. Pacjenci z tymi schorzeniami mogą wymagać specjalistycznej opieki kardiologicznej przed zabiegiem, a w niektórych przypadkach konieczne może być dostosowanie leczenia farmakologicznego. Stosowanie niektórych leków, np. rozrzedzających krew, może zwiększać ryzyko krwawienia w trakcie i po operacji.
Osteoporoza, choroba charakteryzująca się obniżoną gęstością kości, może stanowić poważne wyzwanie w implantologii. Osłabiona struktura kostna może nie zapewnić wystarczającego wsparcia dla implantu, co zwiększa ryzyko jego niestabilności i braku osteointegracji. W przypadku pacjentów z osteoporozą, lekarz może zalecić dodatkowe badania oceniające jakość kości oraz rozważyć zastosowanie specjalnych technik chirurgicznych lub implantów o zmodyfikowanej powierzchni.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na zdolność organizmu do regeneracji i zwiększać ryzyko odrzucenia implantu. Leczenie immunosupresyjne, często stosowane w chorobach autoimmunologicznych, również może stanowić przeciwwskazanie. Decyzja o implantacji w takich przypadkach jest zawsze podejmowana indywidualnie, po dokładnej ocenie stanu pacjenta i konsultacji z lekarzem reumatologiem.
Problemy z higieną jamy ustnej a implanty stomatologiczne przeciwwskazania
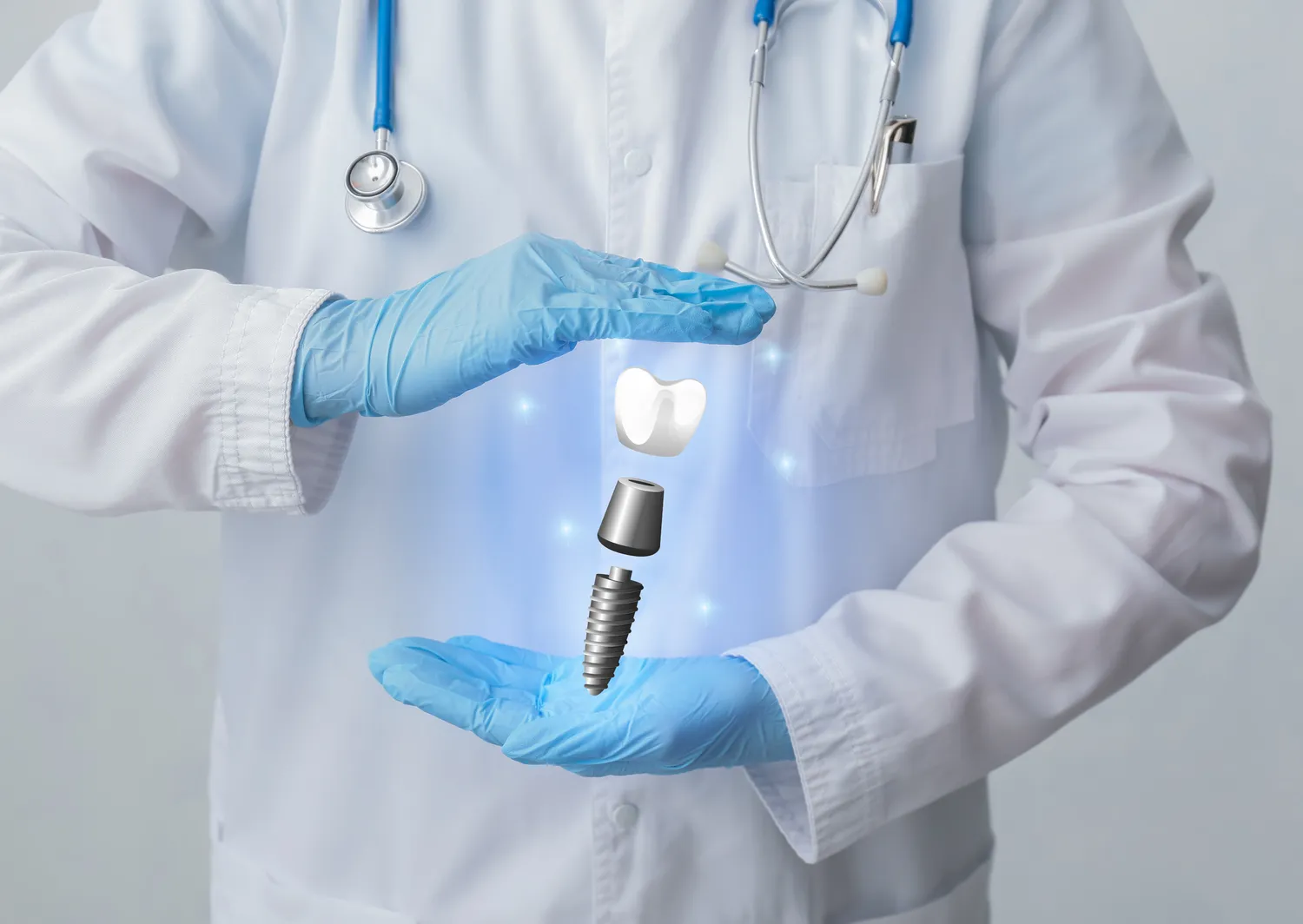
Należy podkreślić, że utrzymanie nienagannej higieny jamy ustnej jest absolutnie kluczowe dla powodzenia każdego leczenia stomatologicznego, a w przypadku implantów ma ono znaczenie wręcz fundamentalne. Zaniedbania w tej kwestii mogą prowadzić do poważnych powikłań, takich jak zapalenie tkanek okołowszczepowych (peri-implantitis), które jest główną przyczyną utraty implantów w dłuższej perspektywie. Dlatego też, pacjenci, którzy nie są w stanie zapewnić odpowiedniej higieny, stanowią grupę podwyższonego ryzyka.
Przed przystąpieniem do zabiegu implantacji, lekarz stomatolog zawsze przeprowadza dokładną ocenę stanu higieny jamy ustnej pacjenta. Wszelkie aktywne stany zapalne, takie jak próchnica, choroby dziąseł (zapalenie dziąseł, paradontoza) czy zakażenia grzybicze, muszą zostać wyleczone przed wszczepieniem implantów. Nieleczone stany zapalne stanowią potencjalne źródło bakterii, które mogą zaszkodzić gojącym się tkankom i zainfekować miejsce zabiegu, co znacząco zwiększa ryzyko niepowodzenia.
Pacjenci zmagający się z chorobami przyzębia, takimi jak paradontoza, wymagają szczególnej uwagi. Paradontoza prowadzi do utraty tkanki kostnej, która jest niezbędna do stabilnego osadzenia implantu. Nieleczona paradontoza może oznaczać, że kość szczęki lub żuchwy jest już na tyle osłabiona, że nie będzie w stanie utrzymać implantu. W takich przypadkach, przed implantacją konieczne jest przeprowadzenie kompleksowego leczenia paradontologicznego, a nawet zabiegów regeneracyjnych kości.
Nawet jeśli pacjent nie ma aktywnych stanów zapalnych, ale ma udokumentowane problemy z utrzymaniem właściwej higieny w przeszłości, może to stanowić sygnał ostrzegawczy. Lekarz może ocenić motywację pacjenta do regularnego i dokładnego czyszczenia zębów i implantów. W przypadkach, gdy pacjent wykazuje niską świadomość potrzeby higieny lub brak chęci do jej praktykowania, implantacja może zostać odroczona lub nawet zakazana.
Ważne jest, aby pacjent rozumiał, że implanty, podobnie jak naturalne zęby, wymagają codziennej, starannej pielęgnacji. Obejmuje to nie tylko szczotkowanie, ale również używanie nici dentystycznych, irygatorów oraz specjalnych szczoteczek międzyzębowych. Regularne wizyty kontrolne u stomatologa i higienistki stomatologicznej są również nieodzowne. Brak zaangażowania w te działania może prowadzić do poważnych problemów z implantami, które są znacznie trudniejsze i kosztowniejsze w leczeniu niż naturalne zęby.
Nadużywanie substancji i nałogi jako implanty stomatologiczne przeciwwskazania
Pewne nawyki i nałogi mogą znacząco negatywnie wpływać na proces leczenia implantologicznego, zwiększając ryzyko powikłań i obniżając szanse na długoterminowy sukces. Palenie tytoniu jest jednym z najbardziej znanych i powszechnych czynników ryzyka w implantologii. Nikotyna powoduje zwężenie naczyń krwionośnych, co prowadzi do gorszego ukrwienia tkanek, spowalnia proces gojenia i obniża zdolność kości do zrastania się z implantem.
Badania naukowe jednoznacznie wskazują na zwiększone ryzyko niepowodzenia implantacji u palaczy. Zwiększa się prawdopodobieństwo rozwoju zapalenia tkanek okołowszczepowych, a także może dojść do utraty osteointegracji, czyli zjawiska zrastania się implantu z kością. Z tego powodu, wielu implantologów zaleca pacjentom rzucenie palenia co najmniej na kilka tygodni przed zabiegiem, a najlepiej całkowicie zaprzestanie nałogu na stałe.
Nadmierne spożycie alkoholu również może stanowić problem. Alkohol, zwłaszcza w dużych ilościach, może osłabiać układ odpornościowy, zaburzać procesy regeneracyjne organizmu i zwiększać ryzyko infekcji. Przewlekłe nadużywanie alkoholu może również prowadzić do niedoborów witamin i minerałów, co negatywnie wpływa na zdrowie kości. W kontekście implantacji, może to opóźniać gojenie i zwiększać ryzyko powikłań.
Należy również wspomnieć o innych substancjach, takich jak narkotyki. Ich używanie może prowadzić do poważnych problemów zdrowotnych, w tym do osłabienia układu odpornościowego, problemów z krzepnięciem krwi czy uszkodzenia narządów wewnętrznych. Pacjenci, którzy nadużywają substancji psychoaktywnych, zazwyczaj nie kwalifikują się do leczenia implantologicznego ze względu na wysokie ryzyko powikłań i trudności w zapewnieniu odpowiedniej opieki pozabiegowej.
Ważne jest, aby pacjenci byli szczerzy ze swoim lekarzem dentystą na temat swoich nawyków. Tylko pełna wiedza o stanie zdrowia i stylu życia pacjenta pozwala na dokładną ocenę ryzyka i podjęcie odpowiednich decyzji. W niektórych przypadkach, zamiast całkowitego zakazu, lekarz może zalecić ograniczenie spożycia alkoholu lub rzucenie palenia na określony czas. W sytuacji, gdy nałóg jest bardzo silny, może być konieczne skierowanie pacjenta na terapię uzależnień przed rozważeniem leczenia implantologicznego.
Stan psychiczny pacjenta i implanty stomatologiczne przeciwwskazania
Zdrowie psychiczne pacjenta jest aspektem, który również może wpływać na kwalifikację do zabiegu implantacji. Chociaż nie jest to tak często omawiane jak schorzenia fizyczne, pewne stany psychiczne mogą stanowić przeciwwskazanie względne lub bezwzględne do przeprowadzenia procedury implantologicznej. Najważniejszym czynnikiem jest zdolność pacjenta do zrozumienia procesu leczenia, stosowania się do zaleceń pooperacyjnych oraz radzenia sobie ze stresem związanym z zabiegiem.
Pacjenci cierpiący na ciężkie zaburzenia lękowe, szczególnie te związane z procedurami medycznymi, mogą mieć trudności z przejściem przez etap chirurgiczny. Silny lęk może prowadzić do niekontrolowanych reakcji podczas zabiegu, utrudniając pracę lekarzowi i zwiększając dyskomfort pacjenta. W takich przypadkach, zamiast rezygnacji z leczenia, lekarz może zaproponować różne strategie radzenia sobie z lękiem, takie jak sedacja wziewna (gaz rozweselający) lub nawet sedacja dożylna, które są stosowane w niektórych klinikach implantologicznych.
Osoby zmagające się z depresją, szczególnie w jej ciężkich postaciach, mogą mieć obniżoną motywację do dbania o siebie i stosowania się do zaleceń pooperacyjnych. Proces gojenia i długoterminowa opieka nad implantami wymagają zaangażowania i regularności, co może być trudne dla osoby w głębokiej depresji. W takich sytuacjach, zaleca się, aby pacjent najpierw podjął leczenie psychiatryczne i osiągnął stabilizację stanu psychicznego.
Zaburzenia obsesyjno-kompulsywne (OCD) mogą również wpływać na proces leczenia. Nadmierna potrzeba kontroli lub kompulsywne zachowania mogą manifestować się w nadmiernej, wręcz szkodliwej higienie lub w ciągłym niepokoju związanym z wyglądem implantów. W skrajnych przypadkach, może to prowadzić do trudności w akceptacji efektów leczenia.
Ważne jest, aby pacjent otwarcie rozmawiał ze swoim lekarzem o wszelkich problemach ze zdrowiem psychicznym. Lekarz, mając pełną świadomość sytuacji, będzie w stanie ocenić, czy zabieg jest bezpieczny i jakie środki można zastosować, aby zminimalizować ryzyko negatywnych konsekwencji. Czasami, najlepszym rozwiązaniem może być odroczenie leczenia implantologicznego do momentu uzyskania poprawy stanu psychicznego lub podjęcie terapii równolegle z leczeniem stomatologicznym.
Okres ciąży i karmienia piersią jako implanty stomatologiczne przeciwwskazania
Okres ciąży i karmienia piersią to szczególne stany fizjologiczne, w których procedury medyczne, w tym implantacja stomatologiczna, są zazwyczaj odraczane. Chociaż nie istnieją absolutne przeciwwskazania medyczne do wszczepienia implantu u kobiety w ciąży, zdecydowana większość lekarzy zaleca odłożenie zabiegu do czasu porodu i okresu poporodowego. Głównym powodem jest dobro matki i rozwijającego się dziecka.
Zabieg implantacji, nawet jeśli jest procedurą stosunkowo bezpieczną, wiąże się z koniecznością podania znieczulenia miejscowego, a w niektórych przypadkach może wymagać zastosowania antybiotyków lub leków przeciwbólowych. Wiele z tych substancji może być niewskazanych lub wymagać szczególnej ostrożności w okresie ciąży, zwłaszcza w pierwszym trymestrze, kiedy to formują się narządy wewnętrzne płodu. Decyzja o zastosowaniu jakichkolwiek leków musi być podjęta po dokładnej analizie potencjalnych korzyści i ryzyka dla matki i dziecka.
Okres ciąży wiąże się również ze zmianami hormonalnymi, które mogą wpływać na stan dziąseł i tkanki kostnej. Kobiety w ciąży są bardziej narażone na rozwój zapalenia dziąseł (tzw. „dziąsła ciążowe”), co może komplikować proces gojenia po zabiegu. Ponadto, ogólny stan organizmu kobiety w ciąży, choć zazwyczaj dobry, może być obciążony dodatkowymi czynnikami, które nie sprzyjają optymalnemu gojeniu się ran.
Podobnie, okres karmienia piersią, choć zazwyczaj mniej restrykcyjny niż ciąża, również może stanowić powód do odroczenia zabiegu. Stosowanie niektórych leków, które mogą być konieczne w procesie gojenia lub w przypadku powikłań, może przenikać do mleka matki, co potencjalnie może zaszkodzić dziecku. Lekarz musi dokładnie rozważyć wszystkie za i przeciw przed przepisaniem jakichkolwiek farmaceutyków.
Zazwyczaj, kobiety planujące ciążę, które myślą o implantacji, są zachęcane do przeprowadzenia zabiegu przed zajściem w ciążę lub odczekania do zakończenia okresu karmienia piersią. Pozwala to na przeprowadzenie całego procesu leczenia w optymalnych warunkach, bez ryzyka związanego z ciążą i karmieniem. W przypadku pilnej potrzeby uzupełnienia braków zębowych, lekarz może zaproponować tymczasowe rozwiązania, takie jak protezy ruchome, które mogą być stosowane bezpiecznie w okresie ciąży i karmienia.
Niektóre choroby hematologiczne i stany po leczeniu onkologicznym
Schorzenia hematologiczne, czyli choroby dotyczące krwi i układu krzepnięcia, mogą stanowić poważne przeciwwskazanie do wszczepienia implantów stomatologicznych. Pacjenci z zaburzeniami krzepnięcia krwi, takimi jak hemofilia czy choroba von Willebranda, są narażeni na nadmierne krwawienie podczas i po zabiegu chirurgicznym. Wszczepienie implantu jest procedurą inwazyjną, która wymaga pewnego stopnia krzepnięcia krwi, aby zapobiec nadmiernej utracie krwi i zapewnić prawidłowe gojenie.
Pacjenci z obniżoną liczbą płytek krwi (trombocytopenia) również stanowią grupę ryzyka. Płytki krwi odgrywają kluczową rolę w procesie krzepnięcia i tworzeniu skrzepu. Ich niedostateczna ilość może prowadzić do trudności w zatrzymaniu krwawienia po zabiegu. W takich przypadkach, lekarz może zalecić wykonanie badań oceniających parametry krzepnięcia krwi i, jeśli to konieczne, skonsultować się z hematologiem. Czasami, przed zabiegiem, można zastosować odpowiednie leczenie farmakologiczne w celu poprawy krzepliwości krwi.
Stany po leczeniu onkologicznym, w tym chemioterapii i radioterapii, wymagają szczególnej ostrożności. Terapia przeciwnowotworowa może znacząco osłabić organizm, wpłynąć na układ odpornościowy i spowodować zmiany w tkance kostnej. Radioterapia w obszarze głowy i szyi może prowadzić do radiokeratonieczu, czyli uszkodzenia kości spowodowanego promieniowaniem, co znacząco obniża jej zdolność do regeneracji i integracji z implantem.
U pacjentów po chemioterapii, układ odpornościowy może być osłabiony, co zwiększa ryzyko infekcji po zabiegu. Ponadto, niektóre leki stosowane w leczeniu nowotworów mogą wpływać na metabolizm kości i procesy gojenia. Dlatego też, decyzja o implantacji u pacjentów po leczeniu onkologicznym jest zawsze podejmowana indywidualnie, po dokładnej ocenie stanu ogólnego pacjenta, rodzaju i czasu trwania terapii onkologicznej, a także po konsultacji z onkologiem.
W niektórych przypadkach, lekarz może zalecić odczekanie odpowiedniego okresu po zakończeniu leczenia onkologicznego, zanim rozpocznie się procedurę implantacji. Ważne jest, aby pacjent był w dobrym stanie ogólnym i wykazywał oznaki powrotu do zdrowia. W niektórych sytuacjach, kiedy ryzyko jest bardzo wysokie, lekarz może zaproponować alternatywne metody uzupełnienia braków zębowych, które są mniej inwazyjne.
„`