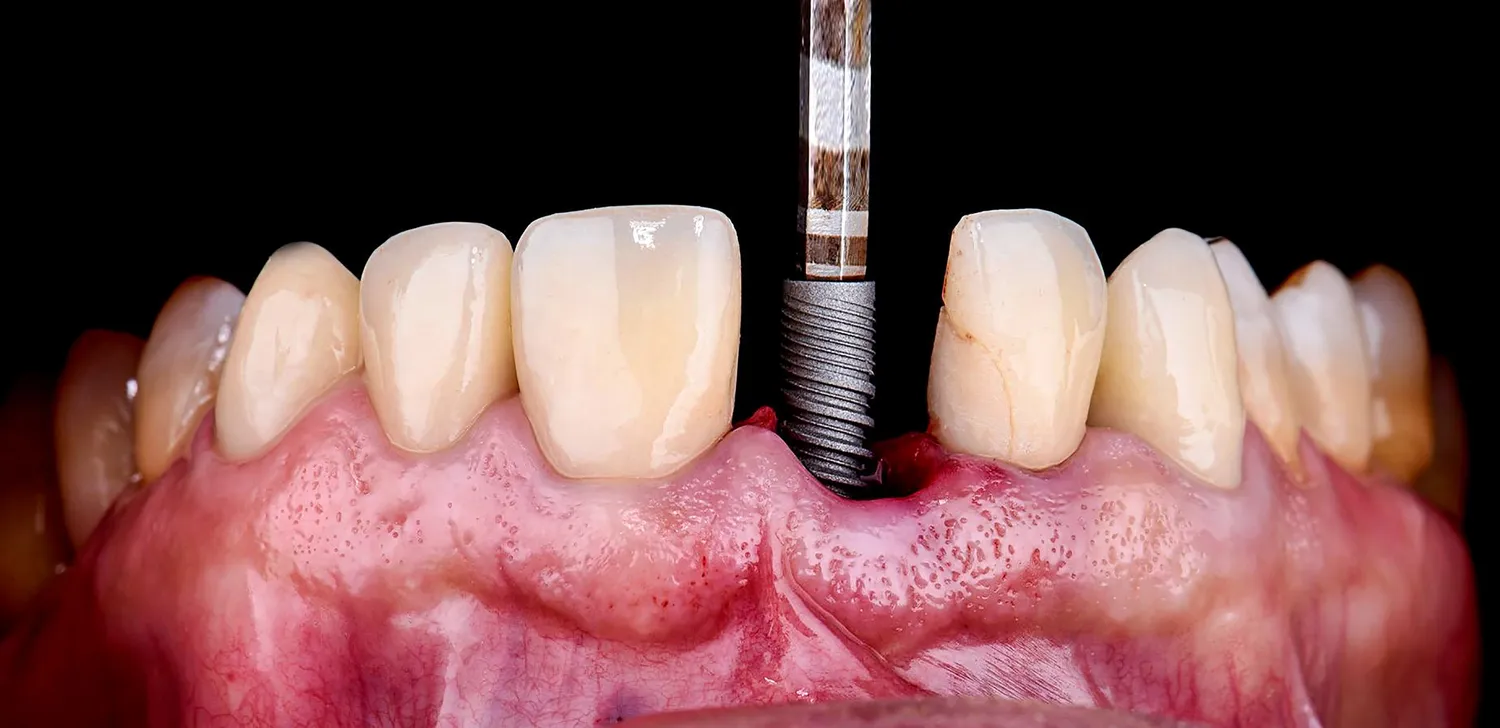
Implanty zębowe to popularne rozwiązanie w stomatologii, które pozwala na odbudowę brakujących zębów. Jednak nie…
Implanty zębów to nowoczesne i skuteczne rozwiązanie problemu braków w uzębieniu, jednak nie każdy pacjent może poddać się temu zabiegowi. Istnieje szereg czynników, które stanowią przeciwwskazania do wszczepienia implantu, a ich ignorowanie może prowadzić do poważnych komplikacji i niepowodzenia leczenia. Zrozumienie tych ograniczeń jest kluczowe dla bezpiecznego i satysfakcjonującego efektu końcowego. Lekarz stomatolog podczas szczegółowego wywiadu i badania kwalifikacyjnego ocenia stan zdrowia pacjenta, biorąc pod uwagę zarówno jego ogólny stan fizyczny, jak i zdrowie jamy ustnej.
Decyzja o wszczepieniu implantu zębowego powinna być poprzedzona kompleksową analizą, która uwzględnia potencjalne ryzyko i korzyści. Niektóre schorzenia, przyjmowane leki czy styl życia pacjenta mogą znacząco wpływać na proces gojenia i integracji implantu z kością. W takich przypadkach, aby zapewnić bezpieczeństwo pacjenta i wysoką skuteczność leczenia, lekarz może zalecić inne metody odbudowy protetycznej lub konieczność wcześniejszego leczenia schorzeń współistniejących. Ignorowanie przeciwwskazań może prowadzić do problemów z zrastaniem się implantu z kością, stanów zapalnych, a nawet jego utraty.
Kluczowe jest otwarte i szczere przedstawienie przez pacjenta wszystkich informacji dotyczących jego stanu zdrowia. Dotyczy to zarówno chorób przewlekłych, jak i doraźnych dolegliwości, a także przyjmowanych farmaceutyków. Tylko pełna wiedza lekarza pozwala na podjęcie najlepszej decyzji terapeutycznej i uniknięcie niepotrzebnego ryzyka. Pamiętaj, że zdrowie i bezpieczeństwo pacjenta zawsze są priorytetem w procesie planowania i realizacji leczenia implantologicznego.
Główne przeciwwskazania ogólnoustrojowe do wszczepienia implantów
Istnieje grupa schorzeń ogólnoustrojowych, które stanowią względne lub bezwzględne przeciwwskazania do przeprowadzenia zabiegu wszczepienia implantów zębowych. Choroby te mogą wpływać na proces gojenia, zdolność tkanki kostnej do regeneracji, a także zwiększać ryzyko infekcji. Należą do nich przede wszystkim niekontrolowana cukrzyca, choroby układu krążenia, choroby autoimmunologiczne, osteoporoza oraz niektóre nowotwory. W przypadku cukrzycy, wysoki poziom glukozy we krwi może znacząco utrudniać gojenie się ran i zwiększać podatność na infekcje, co jest krytyczne dla sukcesu implantacji. Pacjenci z chorobami serca, szczególnie po niedawnych zawałach lub z nieuregulowanym nadciśnieniem, mogą wymagać specjalistycznej opieki kardiologicznej przed i po zabiegu.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na procesy zapalne w organizmie i obniżać zdolność tkanki kostnej do prawidłowej integracji z implantem. Pacjenci poddawani leczeniu immunosupresyjnemu z powodu chorób autoimmunologicznych lub po przeszczepach narządów, również wymagają szczególnej ostrożności. Osteoporoza, szczególnie ta zaawansowana, osłabia strukturę kości, co może uniemożliwić stabilne osadzenie implantu i prowadzić do jego utraty. Leczenie bisfosfonianami, stosowane w terapii osteoporozy, również może wpływać na proces gojenia kości, zwłaszcza jeśli lek jest podawany dożylnie.
Niestety, niektóre nowotwory oraz ich leczenie, takie jak chemioterapia czy radioterapia w obrębie głowy i szyi, mogą stanowić bezwzględne przeciwwskazanie do implantacji zębów. W takich przypadkach konieczne jest dokładne zbadanie przez onkologa oraz chirurga stomatologicznego, aby ocenić ryzyko powikłań. Warto zaznaczyć, że wiele z tych przeciwwskazań jest względnych, co oznacza, że po odpowiednim leczeniu schorzenia podstawowego, stabilizacji stanu pacjenta lub zastosowaniu specjalnych procedur, zabieg implantacji może być możliwy. Kluczem jest indywidualna ocena każdego przypadku przez zespół medyczny.
Problemy z jamą ustną wykluczające możliwość wszczepienia implantów
Oprócz ogólnoustrojowych przeciwwskazań, istnieje szereg problemów związanych bezpośrednio ze stanem jamy ustnej, które mogą uniemożliwić lub znacząco utrudnić przeprowadzenie zabiegu implantacji zębów. Najważniejszym z nich jest brak wystarczającej ilości tkanki kostnej w miejscu planowanego zabiegu. Kość szczęki lub żuchwy musi być odpowiednio wysoka i szeroka, aby zapewnić stabilność i prawidłowe zintegrowanie się implantu z kością. W przypadku jej zaniku, spowodowanego na przykład długotrwałym brakiem zębów lub chorobami przyzębia, konieczne może być przeprowadzenie zabiegów regeneracyjnych, takich jak sterowana regeneracja kości lub przeszczepy kostne. Dopiero po uzyskaniu odpowiedniej ilości i jakości tkanki kostnej możliwe jest rozważenie wszczepienia implantu.
Aktywne stany zapalne w jamie ustnej, takie jak zaawansowana choroba przyzębia (parodontoza), ropnie przyzębne czy aktywne infekcje, muszą zostać całkowicie wyleczone przed przystąpieniem do leczenia implantologicznego. Infekcje mogą bowiem przenieść się na miejsce wszczepienia implantu, prowadząc do jego odrzucenia i poważnych powikłań. Również niewłaściwa higiena jamy ustnej, która sprzyja rozwojowi próchnicy i chorób dziąseł, stanowi istotne przeciwwskazanie. Pacjent musi być świadomy i zdolny do utrzymania nienagannej higieny, aby zapewnić długoterminowy sukces leczenia implantologicznego. Zaniedbania w tym zakresie mogą prowadzić do rozwoju peri-implantitis, czyli zapalenia tkanek otaczających implant.
Należy również zwrócić uwagę na inne schorzenia jamy ustnej. Przykładowo, niektóre choroby błony śluzowej, takie jak liszaj płaski czy zespół Sjögrena, mogą wpływać na proces gojenia i reakcję tkanek na implant. Palenie papierosów jest kolejnym znaczącym czynnikiem ryzyka. Nikotyna powoduje zwężenie naczyń krwionośnych, co ogranicza dopływ tlenu i składników odżywczych do tkanki kostnej i dziąseł, spowalniając gojenie i zwiększając ryzyko infekcji oraz utraty implantu. Z tego powodu, często zaleca się zaprzestanie palenia co najmniej na kilka tygodni przed zabiegiem i w okresie rekonwalescencji. W niektórych przypadkach, pacjenci z bruksizmem (nieświadomym zaciskaniem zębów) mogą wymagać stosowania specjalnych szyn ochronnych, aby zminimalizować siły działające na implanty.
Wpływ stylu życia i nawyków na implanty zębów – czego unikać
Styl życia i codzienne nawyki pacjenta odgrywają niebagatelną rolę w procesie leczenia implantologicznego i długoterminowym utrzymaniu efektów. Jednym z najbardziej negatywnych czynników jest palenie tytoniu. Jak wspomniano wcześniej, nikotyna znacząco upośledza procesy gojenia i regeneracji tkanki kostnej, a także zwiększa ryzyko stanów zapalnych wokół implantu. Badania naukowe jednoznacznie wskazują na wyższe wskaźniki niepowodzeń leczenia implantologicznego u osób palących w porównaniu do niepalących. Dlatego też, przed przystąpieniem do zabiegu, wielu lekarzy zaleca rzucenie palenia lub przynajmniej jego znaczne ograniczenie na okres przed i pooperacyjny. Bez całkowitej rezygnacji z nałogu, implanty mogą być mniej stabilne i bardziej narażone na utratę.
Nadmierne spożycie alkoholu również może negatywnie wpływać na proces gojenia i zwiększać ryzyko powikłań. Alkohol, szczególnie w dużych ilościach, osłabia układ odpornościowy i może zakłócać prawidłowe procesy regeneracyjne organizmu. W połączeniu z lekami przyjmowanymi po zabiegu, może potęgować ich działanie lub prowadzić do niepożądanych interakcji. Z tego względu, zaleca się umiar w spożyciu alkoholu w okresie rekonwalescencji, a w przypadku wątpliwości, konsultację z lekarzem prowadzącym.
Kolejnym ważnym aspektem jest dieta. Chociaż nie ma ścisłych zakazów żywieniowych po wszczepieniu implantu, warto pamiętać o kilku zasadach. Bezpośrednio po zabiegu, zaleca się spożywanie pokarmów o miękkiej konsystencji, aby uniknąć nadmiernego nacisku na obszar operowany. Unikanie twardych, klejących się lub bardzo gorących potraw przez pierwsze tygodnie po zabiegu przyspiesza gojenie i zapobiega uszkodzeniu świeżych tkanek. Długoterminowo, zbilansowana dieta bogata w witaminy i minerały, zwłaszcza wapń i witaminę D, jest kluczowa dla utrzymania zdrowia kości i dziąseł, co pośrednio wpływa na trwałość implantów.
Specjalistyczne grupy pacjentów i ich indywidualne przeciwwskazania do implantów
Niektóre grupy pacjentów wymagają szczególnej uwagi i indywidualnego podejścia ze względu na specyficzne schorzenia lub przyjmowane terapie, które mogą stanowić przeciwwskazania do implantacji zębów. Wśród nich znajdują się osoby po przebytych lub aktywnych nowotworach, zwłaszcza tych leczonych radioterapią lub chemioterapią w obrębie głowy i szyi. Promieniowanie może uszkodzić tkankę kostną, zmniejszając jej zdolność do regeneracji i integracji z implantem, a także zwiększać ryzyko martwicy kości. Chemioterapia z kolei osłabia układ odpornościowy i może spowalniać gojenie. Decyzja o implantacji w takich przypadkach musi być podejmowana po konsultacji z onkologiem i dokładnej analizie stanu pacjenta.
Pacjenci z chorobami psychicznymi, takimi jak ciężka depresja, schizofrenia czy zaburzenia lękowe, również mogą stanowić grupę wymagającą szczególnej troski. W niektórych przypadkach, mogą występować trudności w przestrzeganiu zaleceń pooperacyjnych, utrzymaniu prawidłowej higieny jamy ustnej lub kooperacji podczas wizyt kontrolnych. W takich sytuacjach, konieczne jest zaangażowanie opiekunów lub lekarzy prowadzących, aby zapewnić pacjentowi odpowiednie wsparcie i monitorowanie. Czasami, zabieg implantacji może być odroczony do momentu stabilizacji stanu psychicznego pacjenta.
Osoby uzależnione od substancji psychoaktywnych, w tym narkotyków i alkoholu, również stanowią wyzwanie terapeutyczne. Uzależnienia te często wiążą się z zaniedbaniami higieny, niedożywieniem, obniżoną odpornością i zwiększonym ryzykiem infekcji. Wszczepienie implantów u takich pacjentów może prowadzić do wysokiego ryzyka niepowodzenia i powikłań. W pierwszej kolejności, pacjent powinien przejść proces leczenia uzależnienia i osiągnąć stabilizację. Dopiero wtedy można rozważyć leczenie implantologiczne.
Kobiety w ciąży i karmiące piersią zazwyczaj nie są kwalifikowane do zabiegów implantacji zębów. Chociaż sam zabieg nie jest bezpośrednio szkodliwy dla płodu lub niemowlęcia, wszelkie leki podawane podczas i po zabiegu, takie jak antybiotyki czy środki przeciwbólowe, mogą być przeciwwskazane w tym okresie. Ponadto, ciąża wiąże się ze zmianami hormonalnymi, które mogą wpływać na stan dziąseł i kości. Zazwyczaj, zaleca się odłożenie zabiegu do czasu po zakończeniu karmienia piersią. Ważne jest, aby lekarz stomatolog był świadomy tych czynników i podejmował decyzje w trosce o dobrostan pacjenta i jego potomstwa.
OCP przewoźnika jako forma zabezpieczenia w procesie leczenia implantologicznego
Choć OCP przewoźnika nie jest bezpośrednio związane z przeciwwskazaniami medycznymi do wszczepienia implantów, warto zwrócić uwagę na aspekt finansowy i prawny leczenia protetycznego. W przypadku bardziej złożonych procedur, takich jak implantacja zębów, koszty mogą być znaczące. Ubezpieczenie od Odpowiedzialności Cywilnej Przewoźnika (OCP) jest polisą, która chroni przewoźnika w przypadku szkód wyrządzonych podczas transportu ładunku. W kontekście leczenia, takie ubezpieczenie nie ma zastosowania.
Jednakże, pacjenci decydujący się na leczenie implantologiczne powinni być świadomi możliwości uzyskania finansowania lub ubezpieczenia, które mogłoby pokryć część kosztów lub zabezpieczyć przed nieprzewidzianymi wydatkami związanymi z powikłaniami. Istnieją specjalistyczne ubezpieczenia zdrowotne, które obejmują leczenie stomatologiczne, w tym implanty. Przed przystąpieniem do zabiegu, warto dokładnie zapoznać się z ofertą dostępnych polis ubezpieczeniowych, aby wybrać tę najlepiej dopasowaną do indywidualnych potrzeb i możliwości finansowych.
W przypadku zabiegów medycznych, gdzie istnieje ryzyko powikłań, ważne jest również, aby gabinet stomatologiczny posiadał odpowiednie ubezpieczenie od odpowiedzialności cywilnej lekarza. Daje to pacjentowi pewność, że w razie wystąpienia błędów medycznych, zostanie odpowiednio zrekompensowany. Należy jednak podkreślić, że OCP przewoźnika nie ma związku z tym rodzajem ochrony. Celem tego ubezpieczenia jest ochrona przewoźnika podczas wykonywania jego podstawowej działalności, czyli transportu towarów.
Kiedy można bezpiecznie myśleć o implantach zębowych po wyeliminowaniu przeszkód
Po dokładnej analizie wszystkich potencjalnych przeciwwskazań, kluczowe jest zrozumienie, kiedy można bezpiecznie przystąpić do zabiegu implantacji zębów. Podstawą jest stabilny stan zdrowia ogólnego pacjenta. Oznacza to, że wszelkie zdiagnozowane choroby przewlekłe, takie jak cukrzyca czy nadciśnienie, powinny być dobrze kontrolowane za pomocą odpowiedniego leczenia i pod stałą opieką lekarza specjalisty. Regularne kontrole parametrów zdrowotnych są niezbędne, aby upewnić się, że organizm jest w stanie podołać procesowi gojenia i integracji implantu.
Kolejnym fundamentalnym warunkiem jest odpowiedni stan higieny jamy ustnej oraz jej całkowite wyleczenie. Oznacza to brak aktywnych stanów zapalnych, próchnicy czy chorób przyzębia. Pacjent musi być świadomy konieczności rygorystycznego przestrzegania zasad higieny po zabiegu, w tym regularnego szczotkowania zębów, nitkowania oraz stosowania płynów do płukania jamy ustnej zaleconych przez lekarza. Dobra higiena jest gwarancją długoterminowego sukcesu leczenia implantologicznego i zapobiegania powikłaniom.
W przypadku zaniku tkanki kostnej, konieczne jest przeprowadzenie zabiegów regeneracyjnych, takich jak augmentacja kości lub podniesienie dna zatoki szczękowej. Dopiero po całkowitym wygojeniu się przeszczepionego materiału kostnego i uzyskaniu odpowiedniej jego ilości i jakości, można bezpiecznie myśleć o wszczepieniu implantu. Proces ten wymaga czasu i cierpliwości, ale jest niezbędny dla zapewnienia stabilności i trwałości przyszłego uzupełnienia protetycznego. Lekarz stomatolog przeprowadza odpowiednie badania radiologiczne, aby ocenić stan kości i podjąć decyzję o dalszym postępowaniu.
Ważne jest również, aby pacjent był realistycznie nastawiony do procesu leczenia, rozumiał jego etapy, potencjalne ryzyko i korzyści. Pozytywne nastawienie psychiczne i współpraca z zespołem medycznym są niezwykle istotne. Wszelkie wątpliwości i pytania powinny być wyjaśnione przez lekarza przed podjęciem decyzji o wszczepieniu implantu. Po zabiegu, regularne wizyty kontrolne w gabinecie stomatologicznym są kluczowe dla monitorowania stanu implantu i tkanek otaczających, a także dla wczesnego wykrywania i leczenia ewentualnych problemów. Tylko holistyczne podejście do pacjenta i jego zdrowia pozwala na bezpieczne i skuteczne przeprowadzenie leczenia implantologicznego.