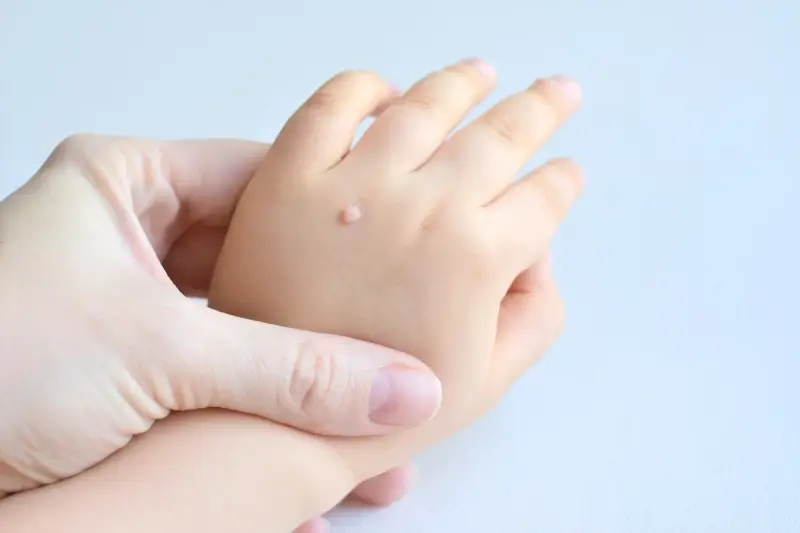
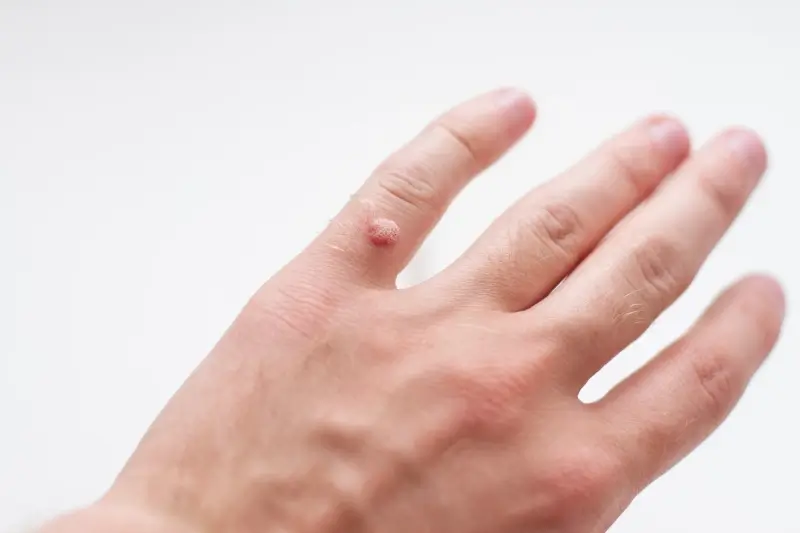
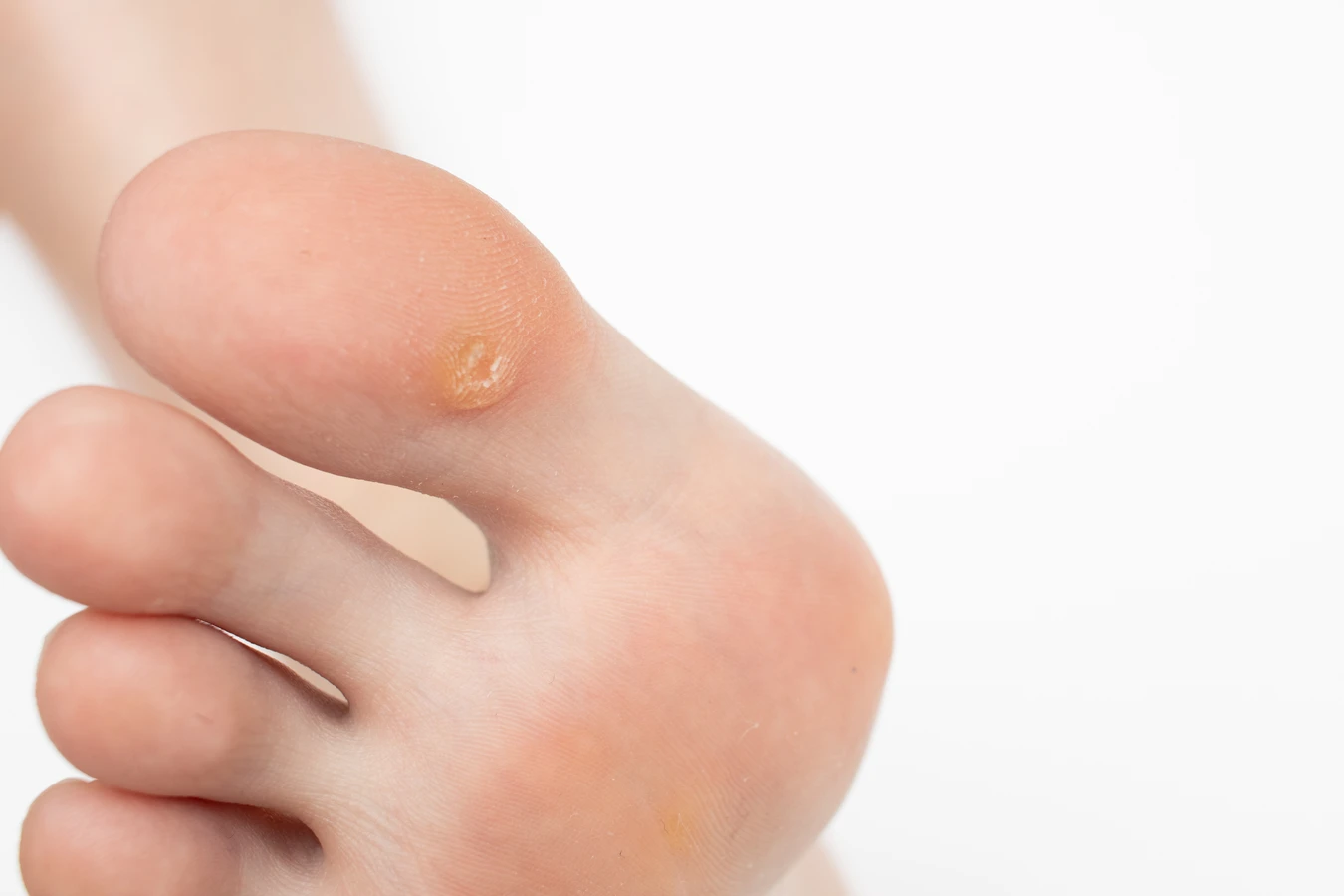
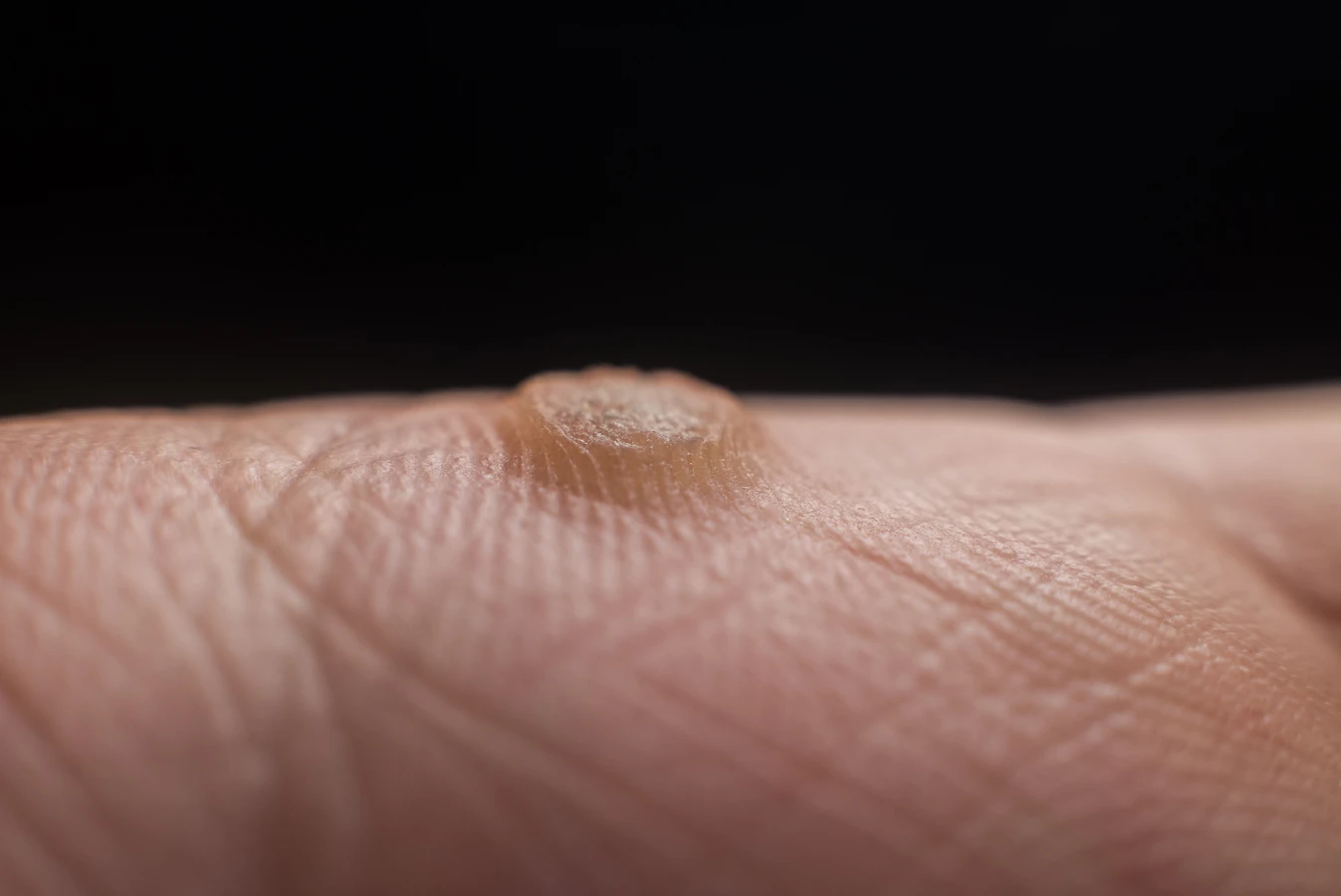
Kurzajki, zwane potocznie brodawkami, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku.…
Kurzajki, powszechnie znane jako brodawki, to nieestetyczne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj niegroźne dla zdrowia, stanowią dla wielu osób problem natury estetycznej i mogą powodować dyskomfort. Zrozumienie przyczyn ich powstawania jest pierwszym krokiem do skutecznego zapobiegania i leczenia. Od czego się robią kurzajki? Odpowiedź tkwi w wirusach, a dokładniej w wirusach brodawczaka ludzkiego, znanych jako HPV.
Wirusy HPV to bardzo zróżnicowana grupa patogenów, licząca ponad sto typów. Niektóre z nich atakują skórę, prowadząc do powstawania brodawek, inne zaś mogą być przyczyną poważniejszych schorzeń, w tym zmian przednowotworowych i nowotworów narządów płciowych. W kontekście kurzajek interesują nas przede wszystkim te typy wirusa, które wywołują zmiany skórne. Wirus ten jest niezwykle powszechny i łatwo przenosi się między ludźmi, często poprzez bezpośredni kontakt.
Zakażenie wirusem HPV następuje zazwyczaj wtedy, gdy wirus dostanie się do organizmu przez drobne uszkodzenia naskórka. Mogą to być mikrouszkodzenia, skaleczenia, otarcia, a nawet niewidoczne gołym okiem pęknięcia skóry. Raz wniknąwszy do komórek skóry, wirus namnaża się, prowadząc do niekontrolowanego wzrostu komórek, co manifestuje się jako widoczna brodawka. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być różny, od kilku tygodni do nawet kilku miesięcy.
Warto podkreślić, że nie każda osoba zakażona wirusem HPV rozwinie kurzajki. Wiele zależy od indywidualnej odporności organizmu. Silny układ immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać zmiany skórne. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub po prostu w okresach wzmożonego stresu, są bardziej podatne na rozwój kurzajek.
Główne przyczyny powstawania kurzajek i ich drogi zakażenia
Centralnym elementem powstawania kurzajek jest infekcja wywołana przez wirus brodawczaka ludzkiego (HPV). Jest to czynnik etiologiczny numer jeden, odpowiedzialny za ponad 99% przypadków. Wirusy te atakują komórki nabłonka wielowarstwowego płaskiego, czyli naskórka, powodując jego nieprawidłowy rozrost. Od czego się robią kurzajki? Przede wszystkim od kontaktu z osobą zakażoną lub z przedmiotami zanieczyszczonymi wirusem.
Drogi zakażenia są liczne i często nieświadome. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra do skóry z osobą, która ma aktywne zmiany wirusowe. Wirus HPV jest obecny na powierzchni skóry i błonach śluzowych zainfekowanych osób. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, może doprowadzić do przeniesienia wirusa. Szczególnie łatwo dochodzi do infekcji w miejscach, gdzie skóra jest uszkodzona, np. przez skaleczenia, zadrapania, otarcia, a także suchość i pęknięcia.
Kolejnym ważnym czynnikiem jest kontakt pośredni. Wirus HPV może przetrwać na powierzchniach przedmiotów, z którymi miały kontakt osoby zakażone. Dotyczy to zwłaszcza miejsc wilgotnych i ciepłych, gdzie wirus jest bardziej żywotny. Typowe przykłady to baseny, sauny, szatnie, wspólne prysznice, ale także ręczniki, klucze, klamki, a nawet obuwie. Dlatego tak ważne jest dbanie o higienę osobistą i unikanie dzielenia się przedmiotami osobistego użytku.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej brodawki, może być bardzo zmienny. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus namnaża się w komórkach skóry, nie dając jeszcze żadnych widocznych objawów. To sprawia, że często trudno jest ustalić dokładne źródło zakażenia, ponieważ osoba z kurzajkami mogła zarazić się wiele miesięcy wcześniej.
Warto również wspomnieć o autoinokulacji, czyli samozakażeniu. Osoba posiadająca już kurzajki może nieświadomie przenieść wirusa z jednej części ciała na inną. Na przykład, jeśli osoba dotknie kurzajki na palcu, a następnie potrze oko lub inną część ciała z drobnym uszkodzeniem skóry, może tam dojść do rozwoju nowej brodawki. Jest to częsty mechanizm prowadzący do rozsiewu zmian skórnych.
Czynniki zwiększające ryzyko rozwoju kurzajek u ludzi
Chociaż wirus HPV jest główną przyczyną kurzajek, nie każdy kontakt z wirusem prowadzi do rozwoju zmian skórnych. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na infekcję i tym samym na powstawanie kurzajek. Zrozumienie tych czynników jest kluczowe dla profilaktyki i zrozumienia, od czego się robią kurzajki w szczególnych sytuacjach.
Osłabiony układ odpornościowy to jeden z najważniejszych czynników ryzyka. Kiedy nasz system immunologiczny jest osłabiony, ma trudności z efektywnym zwalczaniem wirusów, w tym HPV. Może to być spowodowane różnymi przyczynami, takimi jak: choroby przewlekłe (np. cukrzyca, HIV), przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów, w leczeniu chorób autoimmunologicznych), a także długotrwały stres, niedobór snu czy nieodpowiednia dieta. W takich sytuacjach wirus HPV ma ułatwione zadanie w namnażaniu się i wywoływaniu zmian skórnych.
Uszkodzenia skóry odgrywają kluczową rolę w procesie infekcji. Wirus HPV potrzebuje „wejścia” do organizmu, a najczęściej dzieje się to przez drobne skaleczenia, otarcia, pęknięcia naskórka czy zadrapania. Skóra dłoni i stóp jest szczególnie narażona na mikrouszkodzenia. Dzieci, które często bawią się na podwórku, mogą łatwo nabawić się drobnych ran. Osoby pracujące fizycznie, uprawiające sporty kontaktowe, a także osoby cierpiące na schorzenia skóry takie jak egzema czy łuszczyca, mają zwiększone ryzyko powstawania takich uszkodzeń, które mogą stać się bramą dla wirusa HPV.
Częste korzystanie z miejsc publicznych o podwyższonej wilgotności i temperaturze to kolejne istotne ryzyko. Miejsca takie jak baseny, sauny, siłownie, wspólne prysznice czy szatnie są idealnym środowiskiem do przetrwania i rozprzestrzeniania się wirusa HPV. Wilgotna skóra jest bardziej podatna na uszkodzenia, a kontakt z zakażonymi powierzchniami (np. matami pod prysznicem, podłogą) może łatwo doprowadzić do zakażenia. Dlatego noszenie obuwia ochronnego w takich miejscach jest bardzo zalecane.
Wiek również może mieć pewne znaczenie. Chociaż kurzajki mogą pojawić się w każdym wieku, są one szczególnie powszechne u dzieci i młodzieży. Ich układ odpornościowy nadal się rozwija, a skóra jest często bardziej narażona na drobne urazy. Osoby starsze mogą mieć nieco mniejszą skłonność do rozwoju nowych kurzajek, ale nie jest to regułą.
Nadmierna potliwość, zwłaszcza dłoni i stóp, może stwarzać korzystne warunki dla rozwoju wirusa. Wilgotna skóra jest bardziej miękka i podatna na uszkodzenia, a obecność potu może wspomagać namnażanie się wirusa. Jest to kolejny powód, dla którego osoby z nadpotliwością mogą być bardziej narażone na kurzajki w tych okolicach.
Jak wirus HPV wywołuje powstawanie kurzajek na skórze
Mechanizm działania wirusa brodawczaka ludzkiego (HPV) w kontekście powstawania kurzajek jest złożony, ale można go opisać w kilku kluczowych etapach. Zrozumienie tego procesu pomaga odpowiedzieć na pytanie, od czego się robią kurzajki i dlaczego mają tak specyficzny wygląd. Kluczem jest interakcja wirusa z komórkami naskórka.
Pierwszym krokiem jest wniknięcie wirusa do komórek naskórka. Jak wspomniano wcześniej, wirus dostaje się do organizmu zazwyczaj przez drobne uszkodzenia skóry. Po dostaniu się do naskórka, wirus HPV infekuje komórki warstwy podstawnej, czyli najgłębszej warstwy naskórka. Tam zaczyna się jego replikacja, czyli namnażanie.
Następnie wirus przejmuje kontrolę nad cyklem komórkowym. Wirus HPV zawiera materiał genetyczny, który koduje białka wpływające na funkcjonowanie komórek gospodarza. Kluczowe białka wirusowe, takie jak E6 i E7, zakłócają naturalne mechanizmy kontroli wzrostu i podziału komórek. Powodują one, że komórki zakażone wirusem zaczynają dzielić się w sposób niekontrolowany i znacznie przyspieszony.
Przekształcenie komórek w brodawkę. Nieprawidłowy i przyspieszony podział komórek naskórka prowadzi do powstania widocznej zmiany skórnej, którą nazywamy kurzajką. Komórki tworzące brodawkę są przerośnięte i zmutowane. W zależności od typu wirusa HPV i lokalizacji infekcji, brodawki mogą przybierać różne formy. Na przykład, brodawki zwykłe na dłoniach są często twarde i szorstkie, brodawki na stopach (odciski) mogą być bolesne i wrośnięte w głąb skóry, a brodawki płaskie są mniejsze i gładsze.
Wirus HPV może wpływać również na proces keratynizacji, czyli proces tworzenia się warstwy rogowej naskórka. W brodawce proces ten jest zaburzony, co może prowadzić do powstania charakterystycznej, nierównej powierzchni. W niektórych przypadkach wirus może indukować tworzenie się małych naczyń krwionośnych w obrębie brodawki, co może być widoczne jako czarne punkciki w jej centrum, często nazywane „nasionami”.
Utrzymanie się wirusa w organizmie. Wirus HPV może pozostawać w organizmie przez długi czas, nawet po zniknięciu widocznych brodawek. W niektórych przypadkach układ odpornościowy jest w stanie całkowicie wyeliminować wirusa, ale nie zawsze tak się dzieje. Jeśli układ odpornościowy jest osłabiony, wirus może uaktywnić się ponownie, prowadząc do nawrotu kurzajek lub pojawienia się nowych zmian w innych miejscach.
Różne rodzaje kurzajek i miejsca ich występowania
Kurzajki, choć wszystkie wywoływane są przez wirusy HPV, mogą przybierać różne formy i pojawiać się w różnych lokalizacjach na ciele. Poznanie tych różnic jest istotne dla właściwej diagnozy i doboru metody leczenia. Od czego się robią kurzajki konkretnego typu? Zależy to od typu wirusa HPV, który je wywołał, a także od miejsca na ciele, gdzie doszło do infekcji.
Brodawki zwykłe (verrucae vulgaris) to najczęściej spotykany rodzaj kurzajek. Zazwyczaj pojawiają się na palcach, dłoniach, a także na kolanach. Charakteryzują się nierówną, szorstką powierzchnią i często mają nieregularny kształt. Mogą być pojedyncze lub występować w skupiskach. Czasami widoczne są w nich drobne czarne punkciki, będące wynikiem zakrzepniętych naczyń włosowatych.
Brodawki stóp (verrucae plantaris), potocznie nazywane kurzajkami podeszwowymi lub odciskami kurzajkowymi, lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają głęboko w skórę, co może powodować ból. Mogą być pokryte zrogowaciałą skórą i mieć nieregularny kształt. Czasami wyglądają jak małe kalafiory, a obecność czarnych punkcików jest również charakterystyczna.
Brodawki płaskie (verrucae planae) zazwyczaj pojawiają się na twarzy, szyi, dłoniach i kolanach. Są one mniejsze, bardziej płaskie i gładsze od brodawek zwykłych. Często mają kolor skóry lub są lekko brązowe. Mogą występować w dużych skupiskach, szczególnie na twarzy u dzieci, co może stanowić znaczący problem estetyczny.
Brodawki nitkowate (verrucae filiformes) to wydłużone, cienkie narośla, które najczęściej pojawiają się na twarzy, w okolicy ust, nosa i oczu, a także na szyi. Są one bardzo charakterystyczne i łatwo je odróżnić od innych typów brodawek. Ich pojawienie się w tych delikatnych miejscach wymaga szczególnej ostrożności przy leczeniu.
Brodawki mozaikowe to skupiska brodawek stóp, które zrastają się ze sobą, tworząc większe, trudne do leczenia zmiany. Mogą obejmować znaczne obszary skóry na podeszwach stóp i być bardzo bolesne.
Brodawki okołopaznokciowe (verrucae parungualis) rozwijają się wokół paznokci u rąk i nóg. Mogą być bolesne i powodować deformacje paznokci. Często są trudne do odróżnienia od innych zmian skórnych w tej okolicy, np. infekcji grzybiczych.
Brodawki narządów płciowych (condylomata acuminata) to specyficzny rodzaj brodawek wywoływany przez typy wirusa HPV przenoszone drogą płciową. Pojawiają się na zewnętrznych narządach płciowych, w okolicy odbytu, a czasem w pochwie i na szyjce macicy. Wymagają one odrębnego podejścia diagnostycznego i terapeutycznego.
Zapobieganie zakażeniu wirusem HPV i powstawaniu kurzajek
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne, istnieją skuteczne metody zapobiegania, które mogą znacznie zmniejszyć szansę na rozwój kurzajek. Wiedza o tym, od czego się robią kurzajki, pozwala nam zastosować odpowiednie środki ostrożności. Kluczem jest dbanie o higienę, unikanie ekspozycji na wirusa i wzmacnianie odporności.
Podstawą profilaktyki jest utrzymanie dobrej higieny osobistej. Regularne mycie rąk, szczególnie po kontakcie z miejscami publicznymi, jest niezwykle ważne. Unikanie dzielenia się ręcznikami, ubraniami, obuwiem i innymi przedmiotami osobistego użytku może ograniczyć pośrednie przenoszenie wirusa. Po każdym kontakcie z osobą z kurzajkami, a także po dotknięciu własnych brodawek, należy dokładnie umyć ręce.
Zachowanie ostrożności w miejscach publicznych jest kluczowe. W miejscach takich jak baseny, sauny, siłownie i wspólne prysznice zawsze należy nosić klapki lub inne obuwie ochronne. Pozwala to uniknąć bezpośredniego kontaktu stóp z potencjalnie zakażonymi powierzchniami. Po wyjściu z takich miejsc warto dokładnie umyć i osuszyć stopy.
Unikanie samodzielnego usuwania lub drapania kurzajek jest ważne, aby zapobiec ich rozprzestrzenianiu się na inne części ciała (autoinokulacja) oraz na inne osoby. Jeśli masz kurzajki, staraj się nie dotykać ich niepotrzebnie. Jeśli już dojdzie do kontaktu, natychmiast umyj ręce.
Wzmocnienie układu odpornościowego to kolejny ważny aspekt profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu wspierają naturalną obronę organizmu przed infekcjami. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV, zanim ten zdąży wywołać zmiany skórne.
Szczepienia przeciwko HPV są dostępne i mogą chronić przed zakażeniem najbardziej niebezpiecznymi typami wirusa, które są odpowiedzialne za raka szyjki macicy, ale także przed niektórymi typami wirusa powodującymi brodawki narządów płciowych. Chociaż szczepienia te nie chronią przed wszystkimi typami wirusa HPV powodującymi kurzajki skórne, stanowią ważny element profilaktyki zdrowotnej, szczególnie u młodych osób.
Ochrona uszkodzonej skóry jest również istotna. Jeśli masz drobne skaleczenia, otarcia czy pęknięcia skóry, staraj się je szybko opatrywać i chronić przed kontaktem z potencjalnymi źródłami zakażenia. Szczególną uwagę należy zwrócić na skórę dłoni i stóp, które są najbardziej narażone na mikrouszkodzenia.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Choć kurzajki zazwyczaj nie są groźne, istnieją sytuacje, w których wizyta u lekarza jest konieczna. Wiedza o tym, od czego się robią kurzajki, jest ważna, ale równie istotne jest rozpoznanie momentu, w którym problem wymaga profesjonalnej interwencji medycznej. Właściwa diagnoza pozwala na skuteczne leczenie i zapobiega powikłaniom.
Jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania domowych metod leczenia, warto skonsultować się z lekarzem. Czasami samoistne zniknięcie brodawek może trwać miesiącami, a nawet latami, a w niektórych przypadkach mogą one pozostać na skórze na stałe. Lekarz dermatolog może zaproponować bardziej skuteczne metody leczenia, takie jak krioterapię, elektrokoagulację, laseroterapię lub leczenie farmakologiczne.
W przypadku brodawek zlokalizowanych w miejscach drażliwych, takich jak twarz, okolice oczu, narządy płciowe czy pod paznokciami, wizyta u lekarza jest zdecydowanie zalecana. Samodzielne próby usunięcia brodawek w tych obszarach mogą prowadzić do blizn, infekcji lub trwałego uszkodzenia skóry i tkanek. Lekarz dobierze odpowiednią metodę leczenia, minimalizując ryzyko powikłań.
Jeśli podejrzewasz u siebie brodawki narządów płciowych, natychmiast skontaktuj się z lekarzem. Są one przenoszone drogą płciową i wymagają specjalistycznego leczenia, a także diagnostyki pod kątem innych infekcji przenoszonych drogą płciową. Nieleczone, mogą prowadzić do poważnych konsekwencji zdrowotnych, w tym rozwoju nowotworów.
Kiedy kurzajka zaczyna krwawić, jest bardzo bolesna, zmienia kolor, kształt lub rozmiar, należy ją pokazać lekarzowi. Choć rzadko, zmiany te mogą być oznaką innych schorzeń, w tym zmian nowotworowych. Wczesne wykrycie i diagnoza są kluczowe dla skutecznego leczenia.
Osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy osoby przyjmujące leki immunosupresyjne, powinny być pod stałą opieką lekarza w przypadku pojawienia się kurzajek. Ich układ odpornościowy może mieć trudności z zwalczaniem wirusa, co może prowadzić do rozsianych i trudnych do leczenia zmian.
W przypadku wątpliwości co do diagnozy, czyli gdy nie jesteś pewien, czy zmiana skórna to na pewno kurzajka, zawsze warto skonsultować się z lekarzem. Istnieje wiele innych zmian skórnych, które mogą przypominać brodawki, a które wymagają innego leczenia.