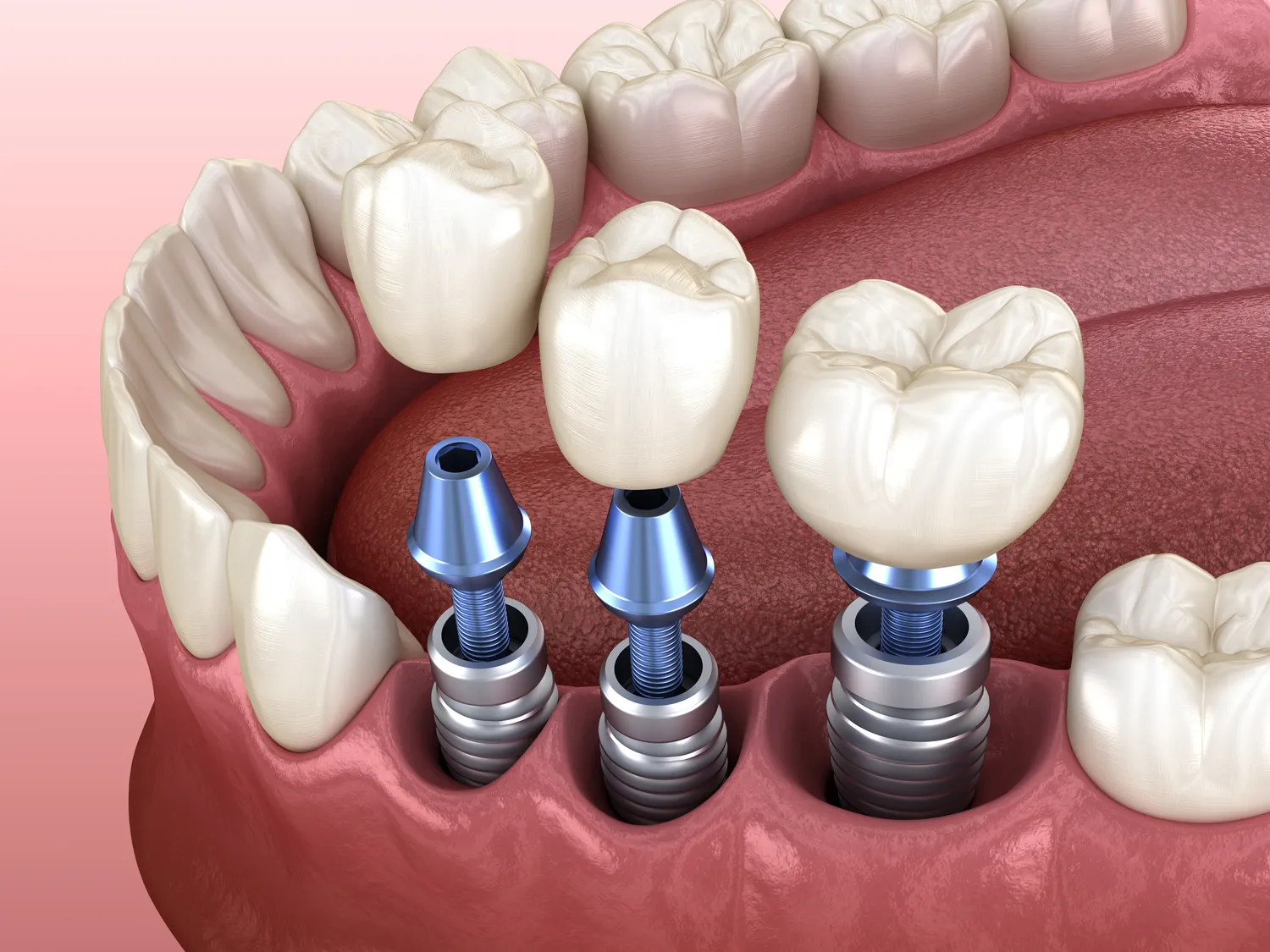
Implanty zębów stanowią rewolucyjne rozwiązanie w stomatologii, pozwalające na skuteczne odtworzenie utraconych zębów i przywrócenie pełnej funkcjonalności narządu żucia. Proces ten, choć zazwyczaj bezpieczny i przewidywalny, nie jest jednak pozbawiony pewnych ograniczeń. Istnieją bowiem sytuacje medyczne i fizjologiczne, w których wszczepienie implantu dentystycznego może wiązać się ze zwiększonym ryzykiem powikłań lub po prostu nie być wskazane. Zrozumienie tych przeciwwskazań jest kluczowe dla każdego pacjenta rozważającego taką formę leczenia protetycznego.
Decyzja o wszczepieniu implantów zębów powinna być zawsze poprzedzona szczegółową konsultacją z lekarzem stomatologiem, który oceni ogólny stan zdrowia pacjenta, stan jamy ustnej oraz przeprowadzi niezbędne badania diagnostyczne. Właściwa ocena potencjalnych ryzyk i korzyści pozwala na podjęcie świadomej decyzji i zaplanowanie leczenia w sposób maksymalnie bezpieczny i efektywny. Pominięcie lub zbagatelizowanie istniejących przeciwwskazań może prowadzić do szeregu komplikacji, od problemów z gojeniem, przez odrzucenie implantu, aż po poważniejsze konsekwencje zdrowotne.
W niniejszym artykule przyjrzymy się bliżej sytuacji, w których implanty zębów mogą nie być najlepszym wyborem. Omówimy zarówno przeciwwskazania bezwzględne, które całkowicie wykluczają możliwość przeprowadzenia zabiegu, jak i względne, które wymagają szczególnej ostrożności, dodatkowych przygotowań lub specjalistycznego podejścia. Celem jest dostarczenie pacjentom wyczerpujących informacji, które pomogą im w podejmowaniu świadomych decyzji dotyczących ich zdrowia i pięknego uśmiechu.
Przeciwwskazania do wszczepienia implantów zębów w kontekście chorób ogólnoustrojowych
Choroby ogólnoustrojowe stanowią jedną z głównych kategorii przeciwwskazań do wszczepienia implantów zębów. Ich obecność może znacząco wpływać na proces gojenia, zdolność tkanki kostnej do integracji z implantem (osseointegracji) oraz ogólne bezpieczeństwo pacjenta podczas i po zabiegu. Wiele z tych schorzeń wymaga starannego rozważenia i często konsultacji z lekarzem specjalistą prowadzącym leczenie danej choroby. Niektóre choroby mogą wymagać odroczenia zabiegu do czasu uzyskania stabilizacji stanu pacjenta, inne natomiast mogą stanowić bezwzględne przeciwwskazanie.
Szczególnie istotne są choroby metaboliczne, takie jak niekontrolowana cukrzyca. Wysoki poziom glukozy we krwi osłabia układ odpornościowy, upośledza krążenie i spowalnia procesy regeneracyjne tkanek, co zwiększa ryzyko infekcji i utrudnia prawidłowe zrastanie się kości z implantem. Pacjenci z cukrzycą powinni mieć zagwarantowany stabilny poziom glikemii, najlepiej poniżej 7% HbA1c, aby móc bezpiecznie przystąpić do zabiegu. Wymagana jest również ścisła współpraca z diabetologiem.
Choroby sercowo-naczyniowe, zwłaszcza te związane z zaburzeniami krzepnięcia krwi lub przyjmowaniem leków przeciwzakrzepowych (np. warfaryna, acenokumarol), również wymagają szczególnej uwagi. W takich przypadkach konieczna jest konsultacja z kardiologiem i ewentualna modyfikacja farmakoterapii pod jego nadzorem, aby zminimalizować ryzyko krwawienia podczas zabiegu. Rozrusznik serca również może wymagać uwagi ze strony stomatologa i technika dentystycznego, choć zazwyczaj nie stanowi to bezwzględnego przeciwwskazania.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, mogą wpływać na układ odpornościowy i procesy zapalne w organizmie. Niektóre leki stosowane w leczeniu tych schorzeń, np. kortykosteroidy czy leki immunosupresyjne, mogą osłabiać zdolność organizmu do walki z infekcjami i wpływać na gojenie. W takich przypadkach decyzja o implantacji powinna być podejmowana indywidualnie, po konsultacji z lekarzem reumatologiem.
Inne choroby, które mogą stanowić przeciwwskazanie lub wymagać szczególnej ostrożności, to:
- Choroby nowotworowe, zwłaszcza leczone chemioterapią lub radioterapią w okolicy głowy i szyi, które mogą uszkodzić tkanki i kości.
- Choroby tarczycy, szczególnie nieleczone lub nieprawidłowo leczone, mogą wpływać na metabolizm i ogólny stan zdrowia.
- Choroby psychiczne, takie jak ciężka depresja czy zaburzenia lękowe, które mogą utrudniać współpracę z pacjentem i przestrzeganie zaleceń pooperacyjnych.
- Choroby wątroby i nerek, które mogą wpływać na metabolizm leków i ogólną zdolność organizmu do regeneracji.
- Osteoporoza, zwłaszcza zaawansowana, może prowadzić do osłabienia kości i utrudniać stabilizację implantu. W niektórych przypadkach pomocne może być leczenie bifosfonianami.
Przeciwwskazania związane ze stanem zdrowia jamy ustnej i higieną pacjenta
Stan zdrowia jamy ustnej oraz nawyki higieniczne pacjenta odgrywają fundamentalną rolę w sukcesie leczenia implantologicznego. Nawet najbardziej zaawansowane technologicznie implanty nie będą trwałe i funkcjonalne, jeśli nie będą odpowiednio pielęgnowane i jeśli jama ustna nie będzie wolna od aktywnej infekcji. Zaniedbanie tych aspektów jest częstą przyczyną niepowodzeń implantacji i rozwoju powikłań. Dlatego też, przed przystąpieniem do zabiegu, lekarz stomatolog dokładnie ocenia stan higieny i zdrowia jamy ustnej pacjenta.
Jednym z kluczowych czynników jest obecność aktywnej choroby przyzębia, czyli paradontozy. Paradontoza jest przewlekłą infekcją bakteryjną, która prowadzi do zapalenia i niszczenia tkanek otaczających ząb, w tym kości. Jeśli paradontoza nie jest pod kontrolą, wszczepienie implantu jest bardzo ryzykowne. Bakterie z chorego przyzębia mogą zaatakować implant, prowadząc do jego zapalenia (peri-implantitis) i ostatecznie do jego utraty. Dlatego kluczowe jest wyleczenie paradontozy przed wszczepieniem implantów oraz utrzymanie doskonałej higieny jamy ustnej po zabiegu.
Niewystarczająca higiena jamy ustnej, niezależnie od obecności chorób przyzębia, stanowi poważne przeciwwskazanie. Pacjent, który nie jest w stanie lub nie chce regularnie i dokładnie czyścić zębów oraz przestrzeni wokół implantów, naraża się na gromadzenie płytki bakteryjnej. Płytka nazębna jest główną przyczyną stanów zapalnych dziąseł i kości, co w kontekście implantów może prowadzić do peri-implantitis – stanu zapalnego wokół implantu, który jest trudny do leczenia i często kończy się jego utratą.
Niewłaściwe nawyki żywieniowe, takie jak nadmierne spożycie cukru, mogą również negatywnie wpływać na zdrowie jamy ustnej i zwiększać ryzyko próchnicy oraz chorób przyzębia, co pośrednio wpływa na powodzenie implantacji. Palenie papierosów jest kolejnym znaczącym czynnikiem ryzyka. Nikotyna zaburza ukrwienie tkanek, spowalnia gojenie, osłabia odpowiedź immunologiczną i zwiększa ryzyko infekcji oraz peri-implantitis. Zaleca się zaprzestanie palenia na co najmniej kilka tygodni przed zabiegiem i najlepiej na stałe po jego zakończeniu.
Inne problemy w jamie ustnej, które mogą wymagać interwencji przed implantacją, to:
- Próchnica zębów, szczególnie rozległa, która wymaga leczenia zachowawczego.
- Infekcje w jamie ustnej, takie jak ropnie, torbiele czy zapalenie korzeni zębów, które muszą zostać całkowicie wyleczone.
- Złe nawyki, takie jak zgrzytanie zębami (bruksizm), które mogą prowadzić do nadmiernego obciążenia implantów i ich uszkodzenia. W takich przypadkach często zaleca się noszenie specjalnej szyny relaksacyjnej.
- Niewłaściwe uzębienie, np. mocno starte lub brakujące zęby, które mogą wymagać wcześniejszego leczenia ortodontycznego lub protetycznego, aby zapewnić odpowiednie warunki dla implantów.
- Niektóre schorzenia błony śluzowej jamy ustnej, które mogą wymagać konsultacji z lekarzem specjalistą.
Wpływ przyjmowanych leków i substancji na proces gojenia implantów
Farmakoterapia pacjenta odgrywa niebagatelną rolę w kontekście implantacji stomatologicznej. Niektóre grupy leków mogą znacząco wpływać na proces gojenia, krzepnięcie krwi, a nawet na zdolność tkanki kostnej do integracji z implantem. Dlatego tak ważne jest, aby pacjent przed zabiegiem poinformował lekarza stomatologa o wszystkich przyjmowanych lekach, suplementach diety i preparatach ziołowych. Informacja ta pozwoli na ocenę potencjalnych ryzyk i podjęcie odpowiednich kroków, takich jak konsultacja z lekarzem prowadzącym daną terapię.
Leki wpływające na krzepnięcie krwi, takie jak warfaryna, acenokumarol, klopidogrel czy aspiryna, stanowią grupę leków, których stosowanie wymaga szczególnej ostrożności. Mogą one zwiększać ryzyko krwawienia podczas zabiegu chirurgicznego wszczepienia implantu, a także w okresie pooperacyjnym. W większości przypadków nie oznacza to całkowitego zakazu implantacji, ale wymaga ścisłej współpracy z lekarzem prowadzącym. Często lekarz prowadzący może zaproponować czasowe odstawienie leku, zamianę na inny, lub zastosowanie specjalnych procedur kontroli krwawienia.
Bifosfoniany, stosowane w leczeniu osteoporozy i niektórych chorób nowotworowych, są kolejną grupą leków, która może wpływać na proces gojenia tkanki kostnej. Długotrwałe stosowanie bifosfonianów doustnych lub dożylnych może zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekrozy), zwłaszcza w okolicy poddanego zabiegowi chirurgicznemu. Ryzyko to jest wyższe przy przyjmowaniu dożylnym. W przypadku pacjentów przyjmujących bifosfoniany, decyzja o implantacji powinna być podejmowana po dokładnej analizie ryzyka i korzyści, często w porozumieniu z lekarzem onkologiem lub endokrynologiem.
Kortykosteroidy, przyjmowane długotrwale w formie tabletek lub zastrzyków, osłabiają układ odpornościowy i spowalniają procesy regeneracyjne. Mogą one zwiększać podatność na infekcje i utrudniać gojenie się rany pooperacyjnej. Pacjenci stosujący takie leczenie powinni być pod ścisłą obserwacją, a dawki leków mogą wymagać czasowej modyfikacji pod kontrolą lekarza. Podobnie, leki immunosupresyjne, stosowane np. po przeszczepach narządów, wpływają na zdolność organizmu do walki z infekcjami.
Inne substancje i leki, które mogą wpływać na implantację, to:
- Niektóre leki psychotropowe, które mogą wpływać na percepcję bólu i reakcję organizmu na stres.
- Chemioterapia i radioterapia w obrębie głowy i szyi, które mogą uszkodzić tkanki i kości, czyniąc je mniej podatnymi na integrację z implantem.
- Nadmierne spożycie alkoholu, które osłabia układ odpornościowy i może negatywnie wpływać na proces gojenia.
- Niektóre suplementy diety i preparaty ziołowe, które mogą wchodzić w interakcje z innymi lekami lub wpływać na krzepliwość krwi.
Specyficzne przeciwwskazania dotyczące wieku i ciąży pacjenta
Wiek pacjenta oraz stan fizjologiczny, jakim jest ciąża, stanowią specyficzne kategorie, które należy uwzględnić przy kwalifikacji do zabiegu implantacji stomatologicznej. Chociaż nie są to zazwyczaj przeciwwskazania bezwzględne, wymagają one szczególnego podejścia i rozważenia potencjalnych ryzyk dla pacjenta i płodu. Zrozumienie tych uwarunkowań pozwala na zapewnienie bezpieczeństwa i optymalnych warunków dla procesu leczenia.
W przypadku pacjentów niepełnoletnich, czyli dzieci i młodzieży, wszczepienie implantów zębów jest zazwyczaj odroczone do momentu zakończenia wzrostu kości szczęk i żuchwy. Wszczepienie implantu w młody organizm, którego kości wciąż rosną, może prowadzić do nieprawidłowego ustawienia implantu względem innych zębów i kości, a także do zaburzeń w rozwoju zgryzu. Zazwyczaj zaleca się poczekanie do około 16-18 roku życia dla dziewcząt i 18-20 roku życia dla chłopców, chociaż ostateczna decyzja zależy od indywidualnego tempa rozwoju organizmu i jest zawsze konsultowana ze stomatologiem.
Ciąża nie jest bezpośrednim przeciwwskazaniem do wykonania zabiegu implantacji, jednakże zdecydowana większość specjalistów zaleca odłożenie go do okresu po porodzie. Wynika to z kilku powodów. Po pierwsze, leczenie stomatologiczne w ciąży, nawet rutynowe, wiąże się z pewnym stresem dla organizmu kobiety. Po drugie, choć antybiotyki i środki przeciwbólowe stosowane po zabiegu są zazwyczaj dobierane tak, aby były bezpieczne dla płodu, zawsze istnieje pewne minimalne ryzyko.
Ponadto, zmiany hormonalne zachodzące w organizmie kobiety w ciąży mogą wpływać na stan błony śluzowej jamy ustnej, zwiększając podatność na zapalenie dziąseł. Istnieje również możliwość wystąpienia nieprzewidzianych komplikacji, które wymagałyby natychmiastowej interwencji medycznej, co w ciąży może być bardziej skomplikowane. Dlatego najbezpieczniejszym rozwiązaniem jest wykonanie wszystkich planowanych zabiegów implantologicznych przed zajściem w ciążę lub po jej zakończeniu, gdy organizm powróci do równowagi.
Warto podkreślić, że planowanie leczenia implantologicznego powinno uwzględniać również indywidualną sytuację pacjenta, jego ogólny stan zdrowia oraz gotowość do podjęcia się leczenia. W każdym przypadku decyzja o wszczepieniu implantów powinna być podejmowana po konsultacji z doświadczonym stomatologiem, który oceni wszystkie potencjalne czynniki ryzyka i przedstawi optymalne rozwiązania.
Okoliczności, kiedy implanty zębów mogą być niewskazane z przyczyn psychologicznych
Choć często pomijane, aspekty psychologiczne pacjenta odgrywają istotną rolę w procesie leczenia implantologicznego. Implantacja jest zabiegiem inwazyjnym, wymagającym współpracy z lekarzem, przestrzegania zaleceń pooperacyjnych i pewnej tolerancji na ból i dyskomfort. W sytuacjach, gdy pacjent nie jest w stanie sprostać tym wymaganiom z przyczyn psychologicznych, implanty zębów mogą stanowić niewskazane rozwiązanie. Właściwa ocena stanu psychicznego pacjenta pozwala uniknąć niepotrzebnych komplikacji i frustracji.
Pacjenci cierpiący na silne zaburzenia lękowe, zwłaszcza lęk przed zabiegami medycznymi (dentofobia), mogą mieć znaczące trudności z przejściem przez proces leczenia. Strach przed bólem, widokiem krwi, narzędziami stomatologicznymi może prowadzić do paniki, utrudniać współpracę podczas zabiegu, a nawet powodować omdlenia. W takich przypadkach, zamiast od razu kwalifikować pacjenta do implantacji, warto rozważyć terapie redukujące lęk, takie jak sedacja wziewna (gaz rozweselający) czy nawet sedacja dożylna, które mogą pomóc w kontrolowaniu stresu.
Ciężkie zaburzenia psychiczne, takie jak schizofrenia, choroba afektywna dwubiegunowa czy ciężka depresja, mogą również stanowić przeciwwskazanie do implantacji. Pacjenci z takimi schorzeniami mogą mieć trudności z przestrzeganiem reżimu higienicznego, regularnym przyjmowaniem leków pooperacyjnych czy zgłaszaniem się na wizyty kontrolne. Niekontrolowane epizody choroby mogą również wpływać na zdolność pacjenta do podjęcia świadomej zgody na zabieg. W takich sytuacjach konieczna jest ścisła współpraca z psychiatrą prowadzącym leczenie.
Również zaburzenia odżywiania, takie jak anoreksja czy bulimia, mogą mieć wpływ na stan zdrowia jamy ustnej i ogólną kondycję pacjenta, co pośrednio wpływa na możliwość przeprowadzenia zabiegu implantologicznego. Pacjenci z tymi zaburzeniami mogą mieć niedobory żywieniowe, osłabiony układ odpornościowy i problemy z gojeniem. Leczenie implantologiczne w takich przypadkach powinno być poprzedzone terapią zaburzeń odżywiania.
Ważne jest, aby lekarz stomatolog potrafił rozpoznać sygnały wskazujące na potencjalne problemy psychologiczne i odpowiednio zareagować. Otwarta rozmowa z pacjentem na temat jego obaw, oczekiwań i możliwości, a także ewentualne skierowanie do specjalisty psychologa lub psychiatry, może pomóc w podjęciu właściwej decyzji i zapewnić pacjentowi najlepszą możliwą opiekę. Czasem, najlepszym rozwiązaniem dla pacjenta zmagającego się z poważnymi problemami psychologicznymi, może być zastosowanie mniej inwazyjnych metod odbudowy uzębienia.